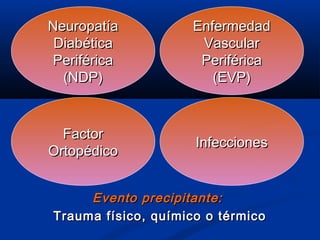
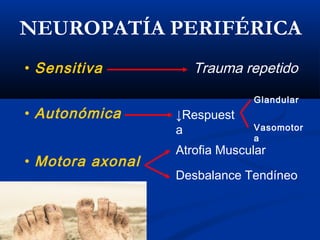
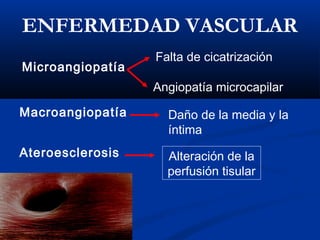
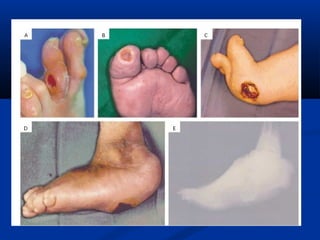
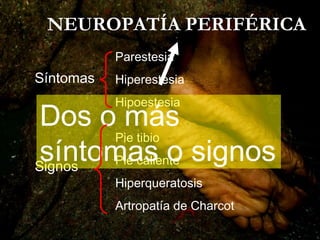
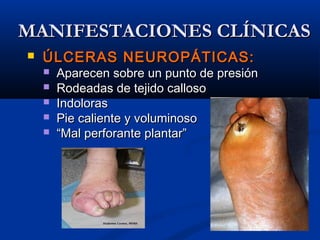
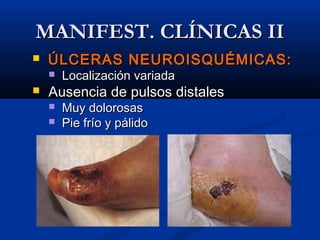
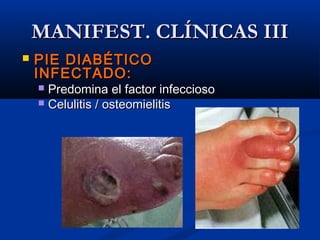
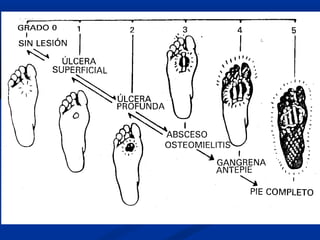
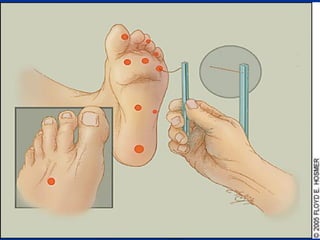
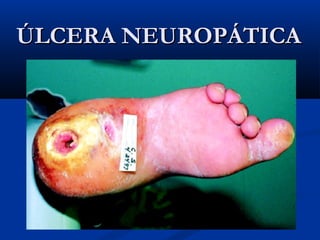
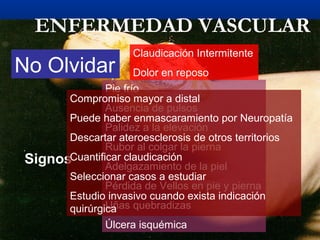
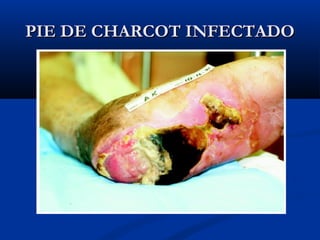
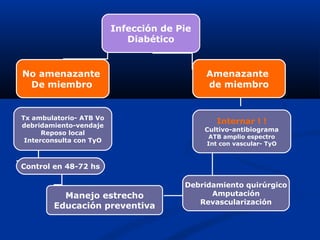
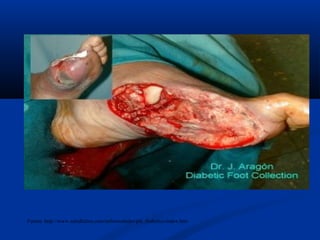
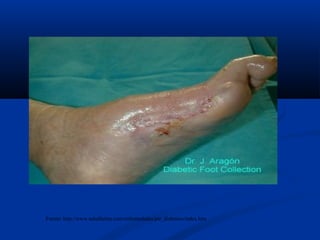
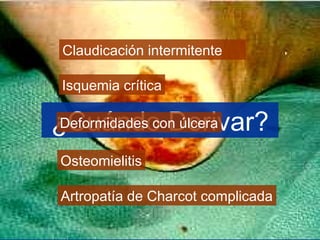
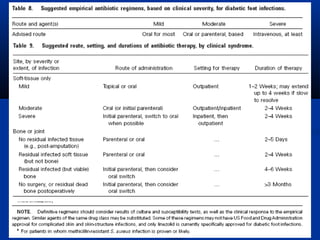
Este documento describe el pie diabético, incluyendo su definición, epidemiología, causas, manifestaciones clínicas, diagnóstico y tratamiento. El pie diabético es una complicación de la diabetes causada por neuropatía, isquemia y/o infección que puede conducir a úlceras y amputaciones. El diagnóstico incluye examen físico, pruebas para evaluar la neuropatía y enfermedad vascular, y cultivos si hay infección. El tratamiento implica control glucémico, tratamiento de la in