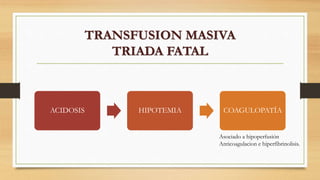
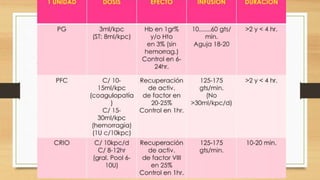
El documento proporciona información sobre la historia y los principios de la terapia de transfusión hematológica. Resume los descubrimientos clave en la transfusión de sangre desde la antigüedad hasta el descubrimiento de los grupos sanguíneos ABO y Rh en el siglo XX. También describe los componentes sanguíneos principales (paquete globular, plasma fresco congelado, crioprecipitado y plaquetas) que se pueden transfundir, sus indicaciones, dosis y efectos adversos.