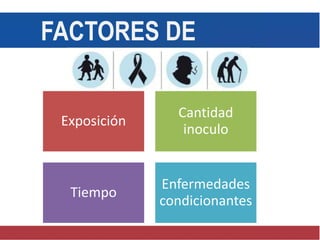
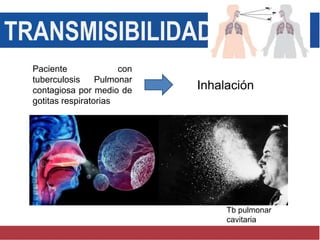
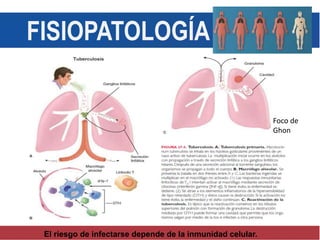
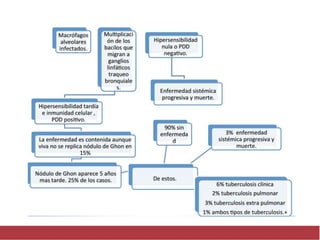
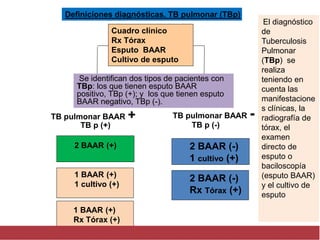
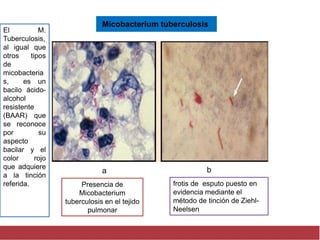
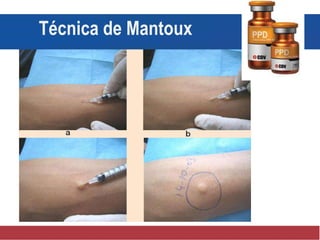
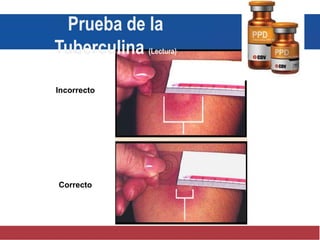
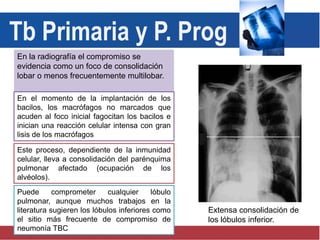
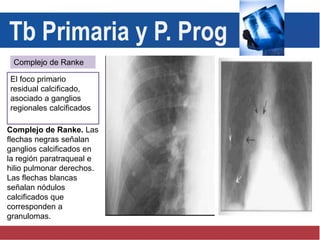
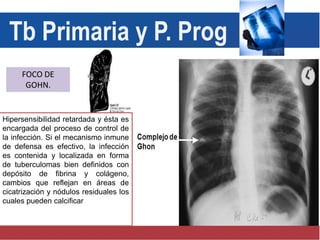
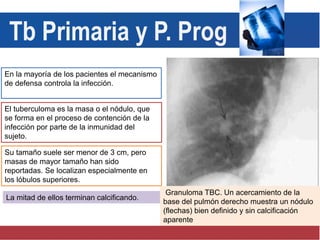
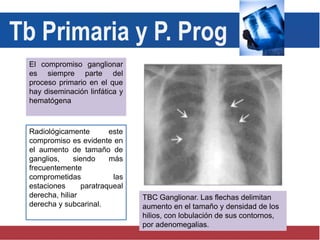
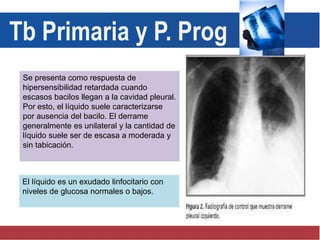
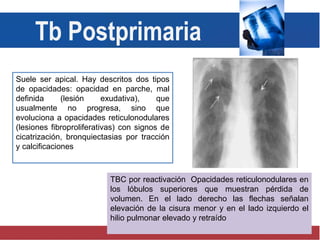
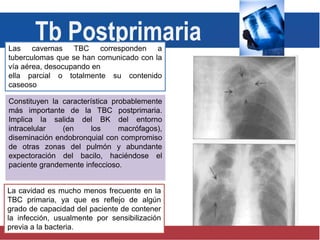
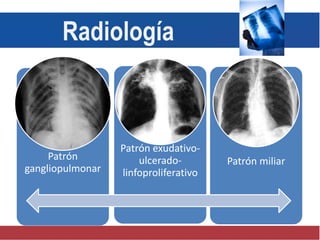
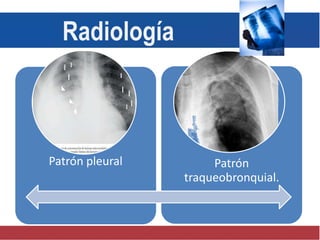
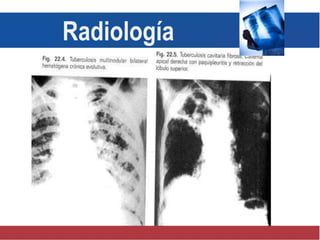
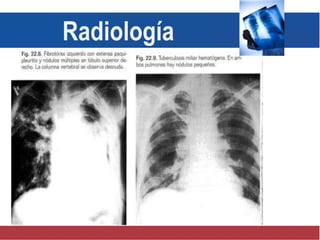
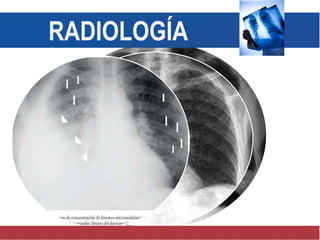
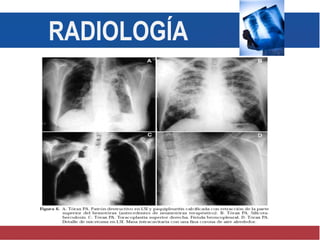
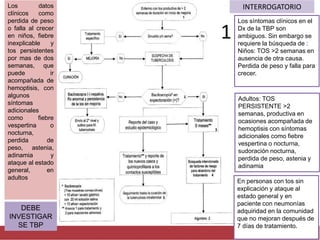
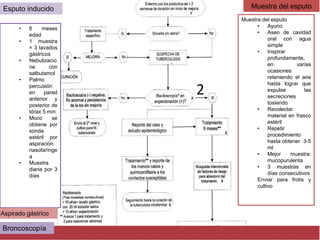
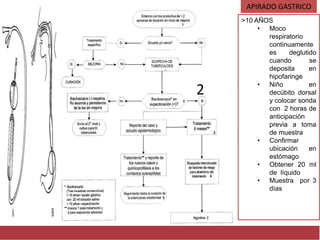
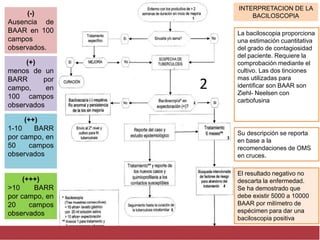
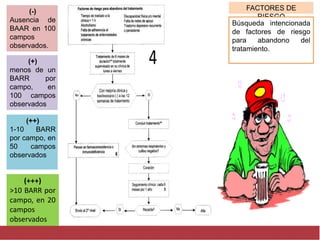
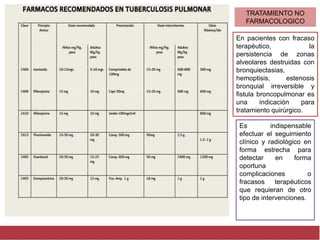
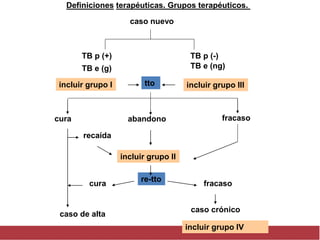
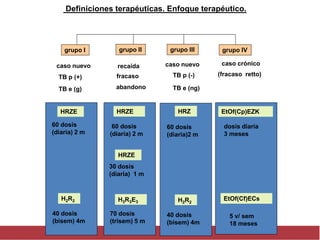
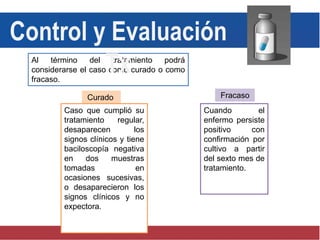
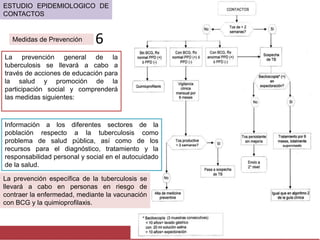
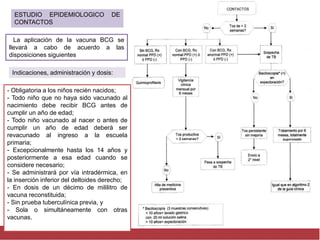
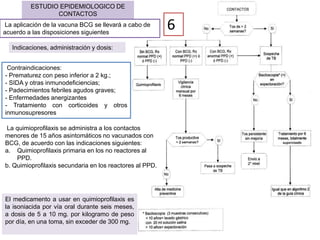
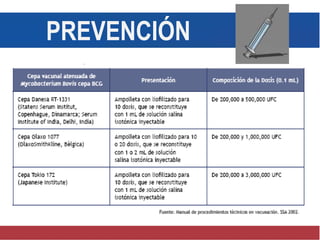
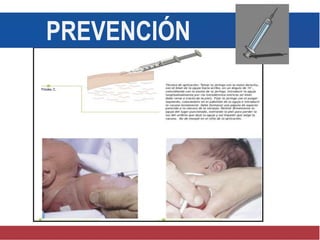
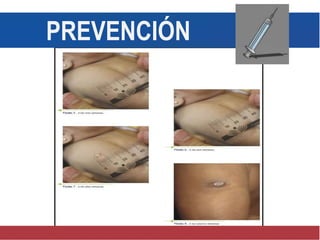
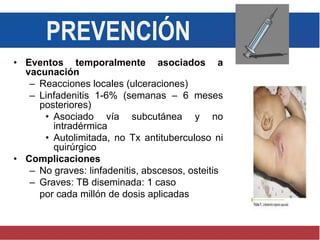
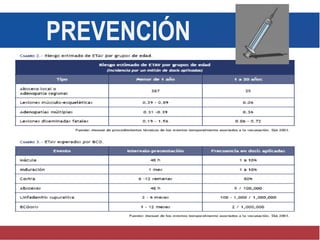
El documento detalla aspectos técnicos sobre la tuberculosis pulmonar, incluyendo su definición, etiología, factores de riesgo, presentación clínica y diagnóstico. Se describe la patología de la infección, los métodos para confirmar la presencia del bacilo y se abordan consideraciones sobre tratamiento y control en un enfoque sistemático. También se mencionan guías clínicas para el manejo y seguimiento de los pacientes con tuberculosis.