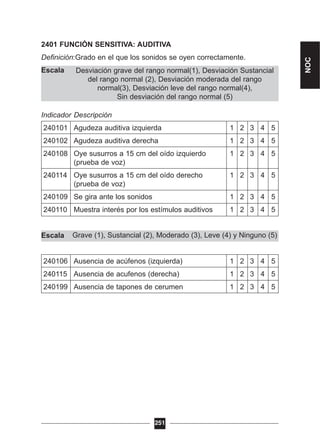
Este documento presenta un manual sobre diagnósticos, intervenciones y resultados de enfermería en atención domiciliaria en la Comunidad Valenciana. El manual fue desarrollado como parte de un plan para mejorar la atención domiciliaria y normalizar la valoración enfermera mediante el uso de taxonomías como NANDA, NIC y NOC. El manual provee una guía para la evaluación de pacientes que requieren atención domiciliaria y el desarrollo de cuidados de enfermería basados en evidencia.


















































































































































































































































































































































































































![Referencias bibliográficas
1. Alfaro R. Aplicación del proceso de enfermería. Guía práctica. Barcelona: Doyma, 1988
2. Busquet Duran L, Naberán Toña K, Hernández Huet E. Protocolos de asma y enferme-
dad pulmonar obstructiva crónica (EPOC) en atención primaria. Barcelona: Ediciones
Doyma, 1994.
3. Bustos Lozano G. Protocolo de actividades preventivas en la infancia y la adolescencia.
Grupo de Expertos de Actividades Preventivas de 0 a 14 años del PAPPS.
4. Carpenito – Moyet LJ. Nursing diagnosis. Application to clinical practice. (11 ed).
Philadelphia: Lippincot Williams & Wilkins, 2006.
5. Carpenito LJ. Diagnósticos de enfermería. Aplicaciones a la práctica clínica. ( 9 ed).
Madrid: McGraw-Hill - Interamericana, 2003.
6. Clements M. Cuidados geriátricos en enfermería. Barcelona: Doyma, 1986
7. Cuesta A, Guirao JA, Benavent A. Diagnóstico de Enfermería. Adaptación al contexto
español. Diaz de Santos. Madrid. 1994.
8. Del Pino Casado R, Cantón Ponce D, Alarcón Juárez A, Fuentes Martínez A, Navas
Anguis V, Rincón Montilla MC, Ruiz Cejudo R. Poder de explicación del diagnóstico
enfermero en la actividad desarrollada en consulta de enfermería de pacientes crónicos
en atención primaria. Enfermería Clínica. 2001; 11:3-8
9. Ferrer Ferrandis E. Taxonomía NIC: implicaciones en el proceso de cuidados. El Correo
AENTDE. 2003;6(1):10-11
10. Dirección de Enfermería Área 9. Atención Primaria [Internet]. Fines de enfermería y
marco conceptual. Madrid: INSALUD. [Consultado 15 enero 2002]. Disponible en
http://www.hso.es/primaria/enfermeria/pdf/Anexo1.pdf.
11. GedapS. Guía para el tratamiento de la Diabetes tipo 2 en atención primaria. 3ª ed.
Madrid: Harcourt; 2000.
12. Gordon M. Diagnóstico enfermero. Proceso y aplicación. 3ª Ed. Madrid: Mosby; 1996.
13. Sociedad Española de Medicina Familiar y Comunitaria[Internet]. Guía para ayudar a
promover una Alimentación Saludable. Barcelona: PAPPS – SEMFYC. [Consultado 25
de octubre de 2006].Disponible en http://www.papps.org/publicaciones/g4.htm .
14. Guirao-Goris JA, Ruiz A, Alonso A, Cardona JV, Costa E, Dasí MJ, Soler J, Perpiñá MA.
Metodología de cuidados en Atención Domiciliaria. Valencia: Generalitat Valenciana.
Conselleria de Sanitat, 2004.
15. Guirao-Goris JA, Camaño, RE, Cuesta A. Diagnóstico de enfermería. Categorías, formu-
lación e investigación. Sevilla: Ediversitas Multimedia; 2001
16. Henderson V. La naturaleza de la Enfermería. Madrid: Interamericana-McGraw-Hill;
1994.
17. Illinworth RD. El niño normal. Problemas de los primeros años y su tratamiento. México:
Churchill- Livingston; 1993
18. Iyer PW, Taptich BJ, Bernocchi-Losey D. Proceso y diagnóstico de enfermería. México:
McGraw-Hill Interamericana; 1995
431](https://image.slidesharecdn.com/v-160210171821/85/V-4964-2006-432-320.jpg)
















