Hemorragia digestiva alta y baja
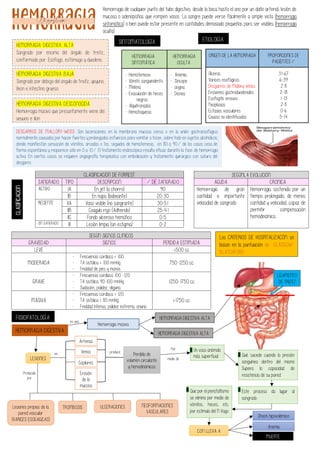
- 1. HEMORRAGIA HEMORRAGIA SINTOMÁTICA HEMORRAGIA OCULTA - Hematemesis - Vómito sanguinolento - Melena - Evacuación de heces negras - Alquitranadas - Hematoquecia - Anemia - Síncope - angina - Disnea ORIGEN DE LA HEMORRAGIA PROPORCIONES DE PACIENTES:% Úlceras Varices esofágicas Desgarros de Mallory-Weiss Erosiones gastroduodenales Esofagitis erosiva Neoplasias Ectasias vasculares Causas no identificadas 31-67 6-39 2-8 2-18 1-13 2-8 0-6 5-14 CLASIFICACION DE FORREST SANGRADO TIPO DESCRIPCION % DE SANGRADO ACTIVO IA En jet (a chorro) 90 IB En napa (babeante) 20-30 RECIENTE IIA Vaso visible (no sangrante) 30-51 IIB Coagulo rojo (Adherido) 25-41 IIC Fondo ulceroso hemático 0-5 SIN SANGRADO III Lesión limpia (sin estigma) 0-2 SEGÚNLA EVOLUCIÓN AGUDA CRONICA Hemorragia de gran cantidad e importante velocidad de sangrado Hemorragia sostenida por un tiempo prolongado, de menos cantidad y velocidad, capaz de permitir compensación hemodinámica. SEGÚN SIGNOS CLINICOS GRAVEDAD SIGNOS PERDIDA ESTIMADA LEVE - <500 cc MODERADA - Frecuencia cardiaca < 100 - TA sistólica > 100 mmHg - Frialdad de pies y manos 750-1250 cc GRAVE - Frecuencia cardiaca 100 -120 - TA sistólica 90-100 mmHg - Sudación, palidez, oliguria 1250-1750 cc MASIVA - Frecuencia cardiaca > 120 - TA sistólica < 80 mmHg - Frialdad intensa, palidez extrema, anuria >1750 cc Hemorragia de cualquier punto del tubo digestivo, desde la boca hasta el ano por un daño arterial, lesión de mucosa o adenopatías que rompen vasos. La sangre puede verse fácilmente a simple vista (hemorragia sintomática) o bien puede estar presente en cantidades demasiado pequeñas para ser visibles (hemorragia oculta). SINTOMATOLOGÍA HEMORRAGIAzDIGESTIVAzALTA Sangrado por encima del ángulo de treitz, conformado por: Esófago, estómago y duodeno. ETIOLOGÍA HEMORRAGIAzDIGESTIVAzBAJA Sangrado por debajo del ángulo de treitz, yeyuno, íleon e intestino grueso. HEMORRAGIAzDIGESTIVAzDESCONOCIDA Hemorragia masiva que presuntamente viene del yeyuno e ilion DESGARROS DE MALLORY-WEISS: Son laceraciones en la membrana mucosa cerca o en la unión gastroesofágica normalmente causados por hacer fuertes y prolongados esfuerzos para vomitar o toser, sobre todo en sujetos alcohólicos; donde manifiestan sensación de vómitos, arcadas o tos, seguidos de hematemesis, en 80 a 90% de los casos cesa de forma espontánea y reaparece sólo en 0 a 10%. El tratamiento endoscópico resulta eficaz durante la fase de hemorragia activa. En ciertos casos se requiere angiografía terapéutica con embolización y tratamiento quirúrgico con sutura del desgarro. CLASIFICACION FISIIOPATOLOGÍA HEMORRAGIA DIGESTIVA Hemorragia masiva es una LESIONES Producida por HEMORRAGIA DIGESTIVA ALTA HEMORRAGIA DIGESTIVA ALTA LIGAMENTO DE TREITZ Arterias Venas Capilares Erosión de la mucosa Perdida de volumen circulante y hemodinámicos en produce Un vaso anómalo más superficial Por medio de 1 Qué sucede cuando la presión sanguínea dentro del mismo Supera la capacidad de resistencia de su pared. 2 Este proceso da lugar al sangrado 3 Lesiones propias de la pared vascular (VARICES ESOGAGICAS) TROMBOSIS ULCERACIONES NEOFORMACIONES VASCULARES CON LLEVA A Que por el peristaltismo se elimina por medio de vómitos, heces, etc. por estimulo del N Vago. 4 Shock hipovolémico Anemia MUERTE Los CRITERIOS DE HOSPITALIZACÓN se basan en la puntuación de GLASGOW- BLATCHFORD
- 2. ENDOSCOPIA ESTUDIO DE RADIOGRAFICO ECOGRAFIA ENDOSCOPICA MANOMETRIA ESOFAGICA La mejor prueba para valorar el sistema digestivo, que nos permiten obtener imágenes hasta colocar el tto, por medio de pinzas para biopsias, catéteres para inyectar sust. Terapéuticas. Radiografía del esófago, estómago y duodeno que revela reflujo del medio de contraste, hernia hiatal, granulaciones de la mucosa, erosiones, ulceraciones y estenosis. Tiene > sensibilidad. Endoscopio + traductor de ecografía, que genera una imagen transmural del tejido que circunda la punta del endoscopio. Da mayor presión, imagen 360. Prueba de motilidad, consiste en la colocación de un catéter sensor de presión, para observar la contractibilidad tras la realización de degluciones de prueba. DIAGNOSTICO Identificar el tipo de lesión y el lugar por medio de ENDOSCOPIA, ESTUDIO RADIOGRAFICO, ECOGRAFIA ENDOSCOPICA, MANOMETRIA ESOFÁGICA y dar tto de acuerdo al origen hemorrágico. HEMORRAGIA DIGESTIVA ALTA HEMORRAGIA DIGESTIVA BAJA - Forma de presentación: hematemesis, melena o hematoquecia. - Tiempo de evolución del sangrado. - Antecedentes personales: edad y enfermedades previas (diabetes, insuficiencia cardiaca, renal o hepática, IAM, etc). - Antecedentes de tabaquismo, alcoholismo o ingesta de AINE - Observación de las heces, con la realización de Exploración general completa un tacto rectal. 1. HISTORIA CLÍNICA Y EPLORACION FÍSICA 2. PRUEBAS COMPLEMENTARIAS Hemograma Bioquímica de sangre Estudio de coagulación Urea Creatina Anamnesis y descarte patología ano-rectal Descarte de HEMORRAGIA DIGESTIVA ALTA GASTROSCOPIA ¡HEMORRAGIA ES MASIVA! ARTERIOGRAFIA COLONOSCOPIA Por medio de Negativo si no Tto Específico ¿Hemorragia significativa, persistente o recidivante? si no HEMORRAGIA DE YEYUNO E ILIÓN si TRATAMIENTO ENDOSCOPIA RADIOGRAFIA (tórax y abdomen) PPI: Inhibidores de la bomba de protones
- 3. CLASIFICACIÓN ETIOLOGÍA FISIOPATOLOGÍA Varices X SEGÚN PAQUET SEGÚN DAGRADI SEGÚN SOEHENDRA GRADO 1 Mínima protrusión en la pared esofágica o telangiectasias e hipervascularización capilar. Trayectos rectos, rosados, visibles atreves de la mucosa o poco ingurgitados Repleción leve con diámetro inferior a 2 mm, apenas se elevan en esófago relajado GRADO II Presencia de nódulos o cordones moderadamente protruyentes que ocupan ¼ de la luz esofágica. Trayectos sinuosos, rosados, poco ingurgitados Repleción moderada, curso serpenteante, diámetro de 3- 4mm, limitado a la mitad inferior del esófago GRADO III Protrusión de varices que invade 1 /2 de la luz esofágica Trayectos violáceos, rectos, ingurgitados Repleción completa tensa, diámetro superior a 4mm, paredes finas. Pasan al fondo gástrico. GRADO IV Varices tan gruesas que ocupan más de la 1/2 luz esofágica. Trayectos violáceos tortuoso, ingurgitados en racimos Repleción completa tensa, ocupa todo el esófago, a menudo combinado con varices gástricas y duodenales GRADO V -------------------- Presencia de manchas hematoquísticas, ¨varices sobre varices¨ REPLECIÓN: llenado o cantidad de la estructura CICATRIZACIÓN SEVERA DEL HÍGADO (Cirrosis) Una serie de enfermedades , como la infección por hepatitis, la enfermedad hepática alcohólica, la enfermedad del hígado graso y un trastorno de los conductos biliares llamado cirrosis biliar primaria, pueden causar cirrosis COÁGULO SANGUÍNEO (trombosis) Un coágulo sanguíneo en la vena porta o en una vena que alimenta a la vena porta (vena esplénica) puede causar varices esofágicas. INFECCIÓN PARASITARIA La esquistosomiasis es una infección parasitaria que puede dañar el hígado, así como los pulmones, el intestino, la vejiga y otros órganos Son dilataciones de las paredes de las venas en el tercio inferior del esófago, se comunican por medio de las venas perforantes con una circulación colateral paraesofágica extensa y se forman como consecuencia de la hipertensión portal. La ruptura y sangrado de las varices son una complicación mayor de la hipertensión portal y conlleva una alta mortalidad. Es característica en pacientes con enfermedades al hígado. SEGÚN PAQUET SEGÚN BAVENO IV Varices pequeña Menores de 5 mm Varices grandes Mayor de 5 mm Compresión de vénulas hepáticas por nódulos de regeneración Reducción del calibre sinusoidal Lesión de la vena central por hepatopatías INCREMENTO LA PRESIÓN DE LA VENA PORTA PRESION PORTAL Relacionado al flujo venoso portal y al grado de resistencia al flujo LEY DE OHM PRESION PORTAL FLUJO VENOSO PORTAL RESISTENCIA AL FLUJO = X causa Circulación colateral Se forma por la apertura y dilatación de canales vasculares preexistentes que conectan al sist. Venoso portal y venas cavas sup. e inf produce VENA ACIGOS Impedimento de vaciamiento de las VENAS ESOFAGICAS Que se forma por un CAVA SUPERIOR En las células endoteliales hay un aumento de ET-1 (ENDOTELINA-1) que actúa como vasoconstrictora y disminución de Óxido nítrico que es un vasodilatador +++ RESISTENCIA DISTENSION VENOSA DEFORMACIÓN DEL CAPILAR que drena en la que produce Provocando una que drena en la DIAGNOSTICO ENDOSCOPIA digestiva alta Examen que da mayor presión que de acuerdo a sus características de tamaño, color o forma permiten clasificarse ECOGRAFÍA DOPPLER ANGIOGRAFIA DE LA VENA PORTA ECOGRAFIA BARITADA DEL ESOFAGO Y ESTOMAGO MANOMETRIA TRATAMIENTO LIGADURA ENDOSCOPICA En caso de ruptura de la vena ESCLEROTERAPIA ENDOSCOPICA Detiene la hemorragia y previene la recurrencia FARMACOS - TERLIPRESINA 2mg IV - CEFTRIAXONA 1gr IV
- 4. ETIOLOGÍA FISIOPATOLOGIA REFLUJO + FRECUENTE Pirosis, regurgitación -FRECUENTE Disfagia, dolor torácica REFLUJO CRONICO Disfagia, estenosis HISTORIA CLINICA Pirosis con o sin regurgitaciones, ya indica tto con IBP. TRATAMIENTO DE PRUEBA CON IBP Se recomienda usar IBP por 8 sem, antes de probar otra técnica diagnóstica. ENDOSCOPIA Técnica de baja sensibilidad para ERGE, Pero no de elección para esofagitis PH-METRIA de 24 h IMPEDANCIOMETRIA Diagnostica , y lo califica por episodios según el PH Desplazamiento retrógrado del contenido gástrico al esófago una conducción que causa ardor epigástrico o pirosis, es la alteración más frecuente del tubo digestivo.. HHHHHHHHH JJJJJJJJJJJJJJJJJJ REFLUJO: Movimiento en sentido retrógrado ERGE: La enfermedad por reflujo anormal de contenidos gástricos SINTOMAS Aparecen por lo general después de las comidas Anomalía del esfínter esofágico inferior o DAÑO DE LA FUNCION ANTIREFLUJO: Formado por los músculos oblicuos del estómago, localizados debajo del esfínter esofágico inferior. CAUSA INTRINSECA: Debilidad del Músculos circulares del esófago distal CAUSA EXTRÍNSECA: Anomalía de la porción del diafragma que rodea el esófago FACTORES DEFENSIVOS FACTORES AGRESIVOS OTROS FACTORES - Hernia de hiato, consumo de alcohol, tabaco, obesidad, retraso en el vaciamiento gástrico BARRERA ANTIRREFLUJO ACLARAMIENTO ESOFÁGICO Resistencia de la mucosa ● Trastornos del peristaltismo esofágico ● Reducción de la secreción salival ● HIPOTONÍA DEL ESFÍNTER ESOFÁGICO INFERIOR - Descenso de la Presión basal del EEI (12 a 33 mmHg) - Hipotonía moderada: >10 mmHg - Hipotonía severa: <5 mmHg ● RELAJACIÓN TRANSITORIA (ANORMAL CUANDO >10’’) - Causas fisiológicas: Deglución, toser, defecar, agacharse, eructar. Es CAUSADA por una anomalía de: Manifestándose los síntomas Desequilibrio en el ESOFAGO que genera un Volúmenes y naturaleza del contenido refluido Ácido y Pepsina Sales biliares que HERNIA HIATAL Propicia el contacto de la mucosa gástrica con el acido COMPLICACIONES CLÍNICAS DIAGNOSTICO TRATAMIENTO HEMORRAGIA: Es rara la hematemesis, lo más frecuente son las perdidas crónicas, que provocan anemia ferropénica. ESTENOSIS: Afecta al 1/3 distal. Ocurre por fibrosis de la submucosa, provocando disfagia en pacientes con historia de pirosis. Siempre se deben biopsiar para descartar malignidad. ESOFAGITIS: Complicación más frecuente y en casos severos se produce una ulceración de la mucosa que se traduce en odinofagía. Aparece especialmente en el tercio inferior y sobre la mucosa de Barret. Puede llegar a provocar hemorragias y perforaciones. ESOFAGO DE BARRETT: Asintomático en la 4ta parte de los pacientes. Es una metaplasia de la mucosa esofágica por encima de la unión esofagogastrica en la que sustituye el epitelio plano normal del esófago por epitelio cilíndrico que debe ser de tipo intestinal con cel caliciformes - ESOFAGO DE BARRETT LARGO: Metaplasia > 3 cm - ESOFAGO DE BARRETT CORTO: Metaplasia < 3 cm El Barret puede cursar 3 tipos de complicaciones: - ULCERA DE BARRETT: - ESTENOSIS DE BARRETT - ADENOCARCINOMA DE ESOFAGO O DE LA UNION ESOFAGOCARDIAL - MEDIDAS HIGIENICO-DIETETICAS - CIRUGÍA ANTIREFLUJO - TRATAMIENTO FARMACOLOGICO: IBP (Inhibidores de bomba de protones), antiácido + alginato, ranitidina, sucralfato (si el reflujo es alcalino.
- 5. CLASIFICACÓN ETIOLOGÍCA Hipertensión GRADO 1 (LEVE) Clínicamente no evidente, diagnosticada por ecografía GRADO II (MODERADA) Moderada distensión abdominal GRADO III (SEVERA) Abdomen a tensión Incremento de la presión del árbol portal por encima de 10 mmHg; efecto secundario principal de la cirrosis. Por lo general, la sangre venosa que regresa al corazón desde los órganos abdominales se reúne en la vena porta y viaja por el hígado antes de ingresar en la vena cava. ATERACIONES DE HIPERTENSIÓN PORTAL SÍNDROME DE BUDD CHIARI Conjunto de manifestaciones clínicas que aparecen a consecuencia de la trombosis venosa, independientemente del lugar donde se produzca, desde las vénulas hepáticas hasta la vena cava inferior. ÁRBOL PORTAL PRESIÓN PORTAL NORMAL: 5 a 10 mmHg EXPRESA CLÍNICAMENTE: a partir de los 12 mmHg PREHEPÁTICA - Trombosis de la vena porta - Trombosis esplénica - Comprensión externa (Cáncer o adenomegalias) - Fistula esplénica arteriovenosa INTRAHEPÁTICA POSTHEPÁTICA - Cirrosis - Abuso de alcohol - Sarcoidosis - Amiloidosis - Enf. de Wilson - Hemacromatosis - Cualquier obstrucción del flujo sanguíneo atreves de venas hepáticas. - Trombosis de las venas hepáticas. - Insuficiencia cardiaca derecha grave - Síndrome de Budd Chiari - Oclusión de la VCI FISIOLOGÍA HIPERTENCIÓN PORTAL Vasodilatación esplénica y sistémica Por de presión portal. Regulación del Sist. Nervioso adrenérgico Que altera Producción de VASODILATADORES ENDOGENOS: Óxido nítrico, glucagón, TNFα, ET-1, leucotrienos, troboxano A2 Incrementa HIPOTENSIÓN ARTERIAL e hipovolemia efectiva produce En modo compensatorio la activación de SRAA VENA VASOCONSTRIÑIDA VASOCONSTRICCIÓN PORTAL que produce que genera conllevando a una LEY DE OHM PRESION PORTAL FLUJO VENOSO PORTAL RESISTENCIA AL FLUJO = X VENA VASOCONSTRIÑIDA VENA NORMAL Aumento de la presión en capilares peritoneales Ascitis Aumento de la presión en capilares peritoneales Aumento de la presión en capilares peritoneales Ascitis Leucopenia Encefalopatía hepática Trombocitopenia Anemia Cabeza de medusa Varices esofágicas Hemorroides Desarrollo de conductos colaterales Derivación portosistémica de la sangre Hemorragia ASCITIS Acumulación de líquido en el abdomen, concretamente dentro de la cavidad peritoneal, debido al aumento de la presión en las vena porta y sus ramas (aumento de la presión portal o hipertensión portal). En 3 de cada 4 casos es secundaria a la cirrosis hepática. La ascitis también puede ser producida por enfermedades renales, cardiacas, pancreáticas, tumores o infecciones como la tuberculosis. - Molestia abdominal - Dolor de espalda - Dificultad para respirar - Sensación de saciedad Precoz - Aumento de ruidos intestinales y alteración del ritmo intestinal. SINTOMAS CLASIFICACIÓN - NO COMPLICADA - REFRACTARIA - RESISTENTE A DIURETICOS - INTRATABLE CON DIURETICOS DE ACUERDO A LA RPTA TERAPEUTICA FISIOPATOLOGÍA DIAGNOSTICO HIPERTENCIÓN PORTAL Retención primaria de agua y sodio por activación de SRAA. Expansión del volumen plasmático ASCITIS
- 6. CLASIFICACIÓN SEGÚN FORREST ETIÓLOGÍA ANATOMÍA GASTRICA El epitelio está constituido por pliegues que contienen fositas gástricas que estas su vez tienen de 4 a 5 glándulas gástricas formadas por células muy especialidades. DEFENSA DE LA MUCOSA GASTRICA EPIDEMIOLOGÍA ÚLCERA TIPOS Estigmas endoscópicos de la úlcera péptica Riesgos de sangrado recurrente IA Sangrado activo en chorro Casi 100% IB Sangrado activo en capa 10-27% IIA Vaso visible Hasta 50% IIB Coágulo adherido (centinela) 30-35% IIE Mancha plana pigmentada 8 III Úlcera con base limpia 3 I Aparece en el cuerpo gástrico y se acompañan a menudo de una producción reducida de ácido gástrico II Aparecen en el antro y la cantidad de ac gástrico es reducido o normal III Aparecen a 3 cm del píloro y suelen acompañarse de UD y una producción normal o excesiva de ac gástrico IV Surgen en el cardias y se vinculan con hiperproducción de ac gástrico INTRÍNSECOS EXTRÍNSECOS - Genéticos - Citológicos - Psicológicos - Ácido clorhídrico - Pepsina - Enzimas pancreáticas - Deficiencias en la mucosa y su irrigación - H. pylori - Fármacos: AINES, aspirina - Hábitos nocivos: tabaquismo, alcoholismo, alteraciones dietéticas - Ambientales HELICOBACTER PILORY La mayor parte de los casos de ulcera péptica en un 35 %, y por lo general en lo duodeno NSAID (AINES) Generalmente ataca alas prostaglandinas por vía sanguínea. INFECCIONES Citomegalovirus, virus del herpes simple, Helicobacter heilmanii FARMACOS O TOXINAS Bifosfatos, Quimioterapia, Clopidogrel, Cocaína, Cloruro de potasio, Glucocorticoides (cuando se combinan con AINES) DIVERSOS Basofilia, Isquemia, Sarcoides, Radioterapia, obstrucción duodenal ÚLCERA: Ruptura en la superficie mucosa con un tamaño > 5 mm, que abarca hasta la submucosa Es una lesión en forma de herida más o menos profunda, en la capa más superficial (denominada mucosa) que recubre el tubo digestivo. Cuando esta lesión se localiza en el estómago se denomina úlcera gástrica que suele ser más patógena y cuando lo hace en la primera porción del intestino delgado se llama úlcera duodenal que es la más frecuente. FACTORES DE RIESGO CLASIFICACION DE ULCERA PEPTICA GASTICA CELULAS MUCOSAS: Secretan moco, estimulado por la secreción tónica e irritación de la mucosa CÉLULAS PARIETALES (OXÍNTICAS) Secretan ácido y factor intrínseco, estimulada por gastrina e histamina CELULAS ENDOCRINAS: secreta Grelina CELULAS G: En el antro píloro, produce gastrina CELULA D: Secreta somatostatina en respuesta a HCL CELULAS PRINCIPALES: Secreta pepsinógeno (que luego se convierte en pepsina al contacto con el ácido) y lipasas gástricas CELULAS MUCOSAS DEL CUELLIO: Pueden migrar a la zona donde haya daño Mediado por un sistema de defensa de tres niveles. 1. PRE EPITELIAL: Compuesta por moco, bicarbonato (varía el pH), y fosfolípidos, actúa como una barrera física-química. 2. EPITELIAL: Forman los componentes de la capa preepitelial, compuesta por prostaglandinas, factores de crecimiento (EGF: Factor de crecimiento epidérmico, TGF: Factor transportador de crecimiento, FGF Factor de crecimiento de fibroblastos) 3. SUBEPITELIAL: Compuesto por linfocitos y capilares sanguíneos (mantiene la generación continua de prostaglandinas, óxido nítrico y sulfuro de hidrógenos que protegen las cel. Endoteliales de lesión e impiden agregación plaquetaria 1 2 3 PROSTAGLANDINAS: (PGE2 y PGI2) Mantiene y aumenta los mecanismos de defensa de la mucosa de forma sinérgica con el óx. Nítrico. Se forma a partir de FOSFOLIPASAS DE LA MENBRANA por acción de la Fosfolipasa A2 que transforma en ACIDO ARAQUIDONICO
- 7. FISIOLOGÍA DE LA SECRESION GÁSTRICA FISIOPATOLOGÍA ACIDO CLOHIDRICO + PEPSINOGENO Contribuyen en la digestión de proteínas, absorción de hierro, Ca, Mg, B12 y destrucción de bacterias ingeridas. Su secreción cumple con un PATRÓN CIRCADIANO Aumenta en la noche y disminuye en el día. ESTÓMAGO, que son capaces de producir lesión gástrica Secretan al Compuesto por FACTORES QUE ESTIMULAN LA SECRESIÓN TIPOS DE SECRESIÓN SECRECIÓN BASAL SECRECIÓN ESTIMULADA DIGESTIÓN (Alimentos): Activa la secreción gástrica FACTORES HUMORALES: Amilina, péptido natiuretico auricular ANP, colecistocinina, grelina, IL-11, obestatina, secretina y serotonina DISTENSIÓN DE LA PARED GÁSTRICA: - Provoca liberación de GASTRINA - Produce acido FACTORES NEVIOSOS: (Centrales y periféricos) Por estimulo colinérgicos atraves del N. Vago Se activa con el alimento, tiene 3 fases y ocurren de forma simultánea. FASES Se activa con l por medio de la vista, olfato y gusto que estimulan la secreción por el N. Vago FASE GASTRICA FASE INTESTINAL FASE CEFALICA Se activa cuando el alimento penetra el estómago ESTIMULACIÓN DIRECTA: aa y aminas de los alimentos ESTIMULACION INDIRECTA: Cel. G para que liberen GASTRINA para activarlas cel. parietales Mediado por la distensión de la luz y asimilación de nutrientes. A su vez se activan vías que inhiben la producción de ácido: SOMATOSTATINA: inhibe la producción de ácido por medio de mecanismos: MEDIOS DIRECTOS: Cel. Parietal MEDIOS INDIRECTOS: Menor liberación de histamina a partir de cel. ECL (cel. neuroendocrinas del estómago), liberación de grelina desde las células Gr y gastrina desde cel. G CEL PARIETALES: HISTAMINA Estimula la secreción de ac gástrico de forma directa al receptor H3 en las cel. D, Lo que impide la liberación de SOMATOSTATINA Acido, Factor Intrinsico y IL-11 RECEPTORES ESTIMULANTES DE SECRECIÓN - HISTAMINA H2: Provoca activación del adenilato ciclasa que aumenta el AMP CICLICO y las vías del fosfoinositol aumento de calcio intracelular. - GASTRINA (colicistocina B) - ACETILCOLINA (muscarínico M3 Activa la vía de señales de proteína cinasa C/fosfoinosítido. Tienen CEL. PRINCIPALES (Fondo gástrico) Sintetizan y secretan pepsinogeno, precursor inactivo a pepsina y proporciona un pH bajo <2 necesario para la actividad de la PEPSINA.
- 8. TRATAMIENTO CRITERIOS DE DIAGNOSTICO ´ TIPO DE FÁRMACOS O MECANISMO EJEMPLOS ANTIÁCIDOS cualquier marca ANTAGONISTAS DE LOS RECEPTORES H2 cimetidina, ranitidina, famotidina, nizatidina INHIBIDORES DE LA BOMBA DE PROTONES omeprazol, lansoprazol, rabeprazol, pantoprazol, esomeprazol, deslansoprazol FÁRMACOS PROTECTORES DE LA MUCOSAS ANÁLOGOS DE PROSTAGLANDINAS misoprostol COMPUESTO CON BISMUTO subsalicilato de bismuto (BSS) MÉTODO INVASIVO(ENDOSCOPIA,MUESTRA PARA BIOPSIA) Ureasa rápida 80 a 95/95-100 Estudio histológico 80 a 90/>95 Cultivo -/- MÉTODO NO INVASIVO CORPORAL Serología >80/>90 Detección de urea en el aliento >90/>90 Antígeno en heces >90/>90
- 9. DISPEPSIA DISPEPSIA FUNCIONAL DISPEPSIA ORGÁNICA Aquella que se produce sin causa aparente y que no está provocada por un problema orgánico. De acuerdo con la clasificación de Roma III (> 60%) La dispepsia está causada por un daño orgánico. Síntomas justificados mediante pruebas diagnósticas: úlcera péptica, esofagitis, carcinoma gástrico (40%) DISPEPSIA ORGANICA DISPEPSIA FUNCIONAL CAUSAS FRECUENTES -Ulcera péptica -ERGE -AINES CAUSAS NO FRECUENTES -Cancero de estómago o esófago -Diabetes mellitus -Isquemia mesentérica crónica -Pancreatitis crónica -Cáncer de páncreas - Cirugía gástrica, etc. -Hipersensibilidad de la distensión gástrica -Alteraciones del Sistema Nervioso -Alteraciones de la motilidad -Alteraciones del ritmo eléctrico gástrico -Retraso del vaciamiento del estómago -Hipersensibilidad duodenal DISPEPSIA ORGÁNICA Edad > 40 años Sexo varón Sobrepeso (IMC >25) Ritmo deposicional Normal Consumo de alcohol >30 G/Día Consumo de tabaco >10 cigarrillos/Día Aines >2 Días/Semana Dolor epigástrico cíclico Alivio del dolor con la ingesta Presencia de pirosis Pirosis diaria Pirosis intensiva Historial previa de úlcera 1 2 1 1 1 1 2 1 2 2 2 1 2 DISPEPSIA FUNCIONAL (CRITERIOS DE ROMA III) SINTOMATOLOGÍA ≥ 3 meses de duración y comienzo a 6 meses previos, con al menos uno de los criterios siguientes: Plenitud postprandial Saciedad precoz Dolor epigástrico Ardor epigástrico En ausencia de alteración estructural (incluyendo endoscopia digestiva alta) que pueda expresar los síntomas SÍNDROME DE DISTRÉS POSPRANDIAL Con al menos uno de los siguientes síntomas: Plenitud postprandial - Aparición que sigue a una comida convencional - Al menos varias veces por semana Saciedad precoz - Que evita terminar una comida regular - Ocurre al menos varias veces por semana SÍNDROME DE DOLOR EPIGÁSTRICO Con todos los siguientes síntomas - Dolor y/o ardor - Intermitente - Localizado en el epigastrio - De intensidad al menos de moderada a grave - Mínimo una vez por semana Y: - No es generalizado o localizado en otras regiones abdominales o torácicas - No está relacionado con la defecación o flatulencia - No cumple criterios para trastornos de vesícula biliar o esfínter de oddi - DOMPERIDONA: 10 mg - METOCLOPRAMIDA: 10 mg Se define como la presencia en hemiabdomen superior o retrosternal de dolor, molestia, ardor, náuseas, vómito o cualquier otro síntoma que se considere originado en el tracto gastrointestinal superior. ETIOLOGÍA CLASIFICACIÓN FISIOPATOLOGIA Hipersensibilidad visceral DISPEPSIA SISTEMA NERVIOSO AUTONOMO Mediado por el SISTEMA NERVIOSO SIMPÁTICO SISTEMA NERVIOSO PARASIMPÁTICO Inhibe la actividad órganos digestivos y el peristaltismo. Estimula la actividad órganos digestivos y el peristaltismo. PLEXOS GASTRICOS Percepción aberrante (dolorosa o molestas) de estímulos propioceptivos donde hay DISPEPSIA FUNCIONAL DISPEPSIA ORGANICA Por una alteración del funcionamiento, que suele restablecerse. A causa de una patología, que puede ser hasta irreversible CRITERIOS DE DIAGNOSTICO TRATAMIENTO D. FUNCIONAL Cuando la puntuación total es > o igual 7, derivar para realizar una endoscopia MEDIDAS GENERALES - Evitar alcohol y tabaco - Disminuir de peso - Comer despacio, ingestas frecuentes TRATAMIENTO ANTISECRETOR De elección son inhibidores de bomba de protones a dosis estándar durante 4 semanas - OMEPRASOL: 20 mg/día - LANSOPRAZO: 30 mg/día - PANTOPRAZOL: 40 mg/día TRATAMIENTO ANTIMETICOS Para náuseas y vómitos TRATAMIENTO D. ORGANICO Tratar la patología, o tomar antibióticos de D. Funcional
- 10. GASTRITIS