Escleroderma Monografia - Grupo 03 .pdf
- 1. Escleroderma Monografía - Grupo 3 Indice Capítulo 1 Capítulo 2 Capítulo 3 Integrantes
- 2. INTEGRANTES - Saavedra García, Angela - Sandoval Palacios, Alexandra - Timana Chavez, Valentina - Vasquez Campoverde, Silena - Wong Grados, Jesus - Zapata Benites, Luciana - Zapata Mena, Jorge - Zuñiga Meneses, Jorge BACKGROUNDS AVATAR KIT PLANNERS HOMEWORK HOME
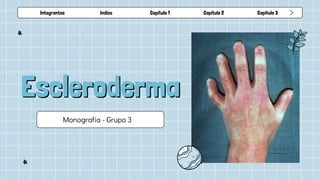
- 3. INTRODUCCIÓN La esclerosis sistémica (SS) es una enfermedad multisistémica caracterizada por fibrosis cutánea extensa, anomalías vasculares y autoanticuerpos dirigidos contra diversos antígenos celulares. Tiene una importante morbilidad y la tasa de mortalidad más alta entre las enfermedades reumáticas autoinmunes, de ahí la importancia de obtener un diagnóstico adecuado. Prevé una gran variabilidad en sus manifestaciones clínicas y, aunque no existen criterios diagnósticos bien definidos, la extensión o amplitud de la afectación cutánea permite distinguir las 2 formas clínicas más representativas de la enfermedad. ES cutánea difusa(EScd) y ES cutánea limitada (EScl), que incluso permiten establecer un pronóstico. Se observan manifestaciones superpuestas con otros procesos autoinmunes hasta en un 20% de los pacientes, dando lugar a los denominados síndromes de superposición. Finalmente, son raros, pero hay casos de SE sin síntomas cutáneos, llamados esclerodermia sin esclerodermia. El término esclerodermia se refiere al endurecimiento de la piel y ES. Puede confundirse y aparecer como parte de otras enfermedades caracterizadas por fibrosis de la piel, como la esclerodermia localizada (morfea), el escleredema o la fascitis eosinofílica. Hoy es una enfermedad crónica, aunque se ha avanzado mucho en las últimas décadas, especialmente en el tratamiento de las complicaciones derivadas de la lesión de órganos internos.
- 4. OBJETIVOS Describir la inmunopatogenia de la enfermedad y entenderla Conocer la epidemiología de la enfermedad. Saber qué factores predisponen a padecer esta enfermedad Conocer el tratamiento de control de la enfermedad.
- 5. GENERALIDADES 01 BACKGROUNDS AVATAR KIT PLANNERS HOMEWORK HOME
- 6. DEFINICIÓN ● “Sclero” → duro // “derma” → piel ● Enfermedad crónica, progresiva, discapacitante y mortal. ● Tejidos afectados: ○ Piel ○ Tubo digestivo ○ Pulmones ○ Corazón ○ Vasos ○ Riñones
- 7. EPIDEMIOLOGÍA ● 9-19 casos por cada millón de habitantes. ● Edad: 35 - 50 años ● Mayoría mujeress 4:1 ● Raza negra
- 8. ETIOLOGÍA Vasculopatía Fibrosis Se desarrolla una alteración en la microcirculación sobre todo la arteriolar Los fibroblastos y los miofibroblastos activados depositan tejido conjuntivo fibroso
- 9. FACTORES AMBIENTALES Factores de riesgo FACTORES GENÉTICOS AUTOINMUNIDAD
- 11. PATOGÉNESIS DEL ESCLERODERMA 02 BACKGROUNDS AVATAR KIT PLANNERS HOMEWORK HOME
- 14. DIAGNÓSTICO Y TRATAMIENTO DEL ESCLERODERMA 03 BACKGROUNDS AVATAR KIT PLANNERS HOMEWORK HOME
- 15. CLASIFICACIÓN
- 16. PATOLOGÍAS ASOCIADAS Las personas que únicamente tienen síntomas en la piel tienen un mejor pronóstico. La esclerodermia generalizada (sistémica) puede llevar a: ● Insuficiencia cardíaca ● Cicatrización de los pulmones, llamada fibrosis pulmonar ● Presión arterial alta en los pulmones (hipertensión pulmonar) ● Insuficiencia renal (crisis renal esclerodérmica) ● Problemas para absorber los nutrientes de los alimentos ● Cáncer
- 17. Hallazgos de laboratorio DIAGNÓSTICO Pruebas Complementarias ANA positivos anticentrómero (ACA) antitopoisomerasa I (Scl-70) la radiografía simple permite detectar calcinosis en cualquiera de sus localizaciones Pruebas de función respiratoria (PFR) con capacidad de difusión de monóxido de carbono (DLCO) y tomografía de alta resolución (TACAR). Afectación pulmonar Afectación Articular
- 18. 4.3 DIAGNÓSTICO DIFERENCIAL Metabólicos : Porfiria cutánea tarda, diabetes mellitus (queiroartropatía diabética) Escleromixedema o liquen mixedematoso (mucinosis cutánea idiopática) Dermopatía fibrosante nefrogénica Fascitis eosinofílica Síndromes esclerodermiformes asociados a cáncer:
- 19. PRONÓSTICO - Mayor mortalidad que la población general SMR= 2,72. - La mortalidad acumulada desde el diagnóstico se ha estimado en el 25% a los 5 años y el 37% a los 10 años. - EScd (difusa) son 5 a 8 veces superiores que las de la población general, y es 2 veces superior en la EScl(limitada). - Los afroamericanos tienen peor pronóstico, ya que en ellos se presentan más frecuentemente anticuerpos anti-Sc170 y U3RNP.
- 20. TRATAMIENTO - Ningún tratamiento etiológico. - Afectación orgánica - La evaluación periódica del estado general de la piel usando una escala modificada de Rodnan. - En los pacientes con cambios orgánicos severos y rápidamente progresivos, se debe considerar el trasplante de células hematopoyéticas autolíticas. - La terapia inmunosupresora (fase inflamatoria) en pacientes en estadio temprano o con enfermedad progresiva. 75%pulmonar. - Ciclofosfamida inmunosupresor. - El rituximab, un anticuerpo monoclonal, mejora varias manifestaciones de la ES. Tratamiento de las complicaciones orgánicas sistémicas individuales Piel: esteroides tópicos, inhibidores tópicos, corticoides sistémicos o inmunosupresores: el metotrexato conocido el efecto antiinflamatorio Calcinosis: la colquicina, la warfarina, bloqueantes de canales de calcio. Corazón. En el caso de la pericarditis se pueden administrar antiinflamatorios no esteroideos (AINE) o dosis bajas de corticoides. Para la miocarditis, se pueden administrar altas dosis de glucocorticoides. Riñón. El objetivo en estos pacientes es la detección precoz de la crisis renal. Tratamientos biológicos Anti-TNF: se obtuvieron buenas respuestas en la clínica articular, pero no en la cutánea.
- 21. CONCLUSIONES: ● La esclerosis sistémica progresiva es un trastorno multisistémico categorizado dentro de las enfermedades reumáticas autoinmunitarias. ● Incidencia mundial de 9 - 19 casos por millón de habitantes al año. ● Hay dos enfermedades que pueden desencadenar la enfermedad, la vasculopatía y la fibrosis. ● Los factores de riesgo son 3, ambientales, genéticos y la misma autoinmunidad. ● Si se habla de manifestaciones clínicas están: generales, cutáneas, pulmonares, cardiovasculares, gastrointestinales, musculoesqueléticas y renales. ● El término morfea se utiliza de manera uniforme para cada uno de los tipos clínicos, y se habla de morfea generalizada, morfea ampollosa, morfea lineal, morfea profunda; además, en cada una se distinguen diferentes subtipos. ● Referente al pronóstico tenemos que las tasas de mortalidad en pacientes con EScd son 5 a 8 veces superiores que las de la población en general y es 2 veces superior en EScl. ● En la Escl empeora el pronóstico la presencia de anticuerpos anti-Th/To. La supervivencia a los 15 años en la EScd es del 50%, en la EScl es del 70%.