Cirugías menores
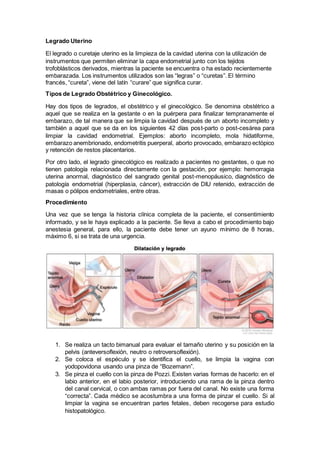
- 1. Legrado Uterino El legrado o curetaje uterino es la limpieza de la cavidad uterina con la utilización de instrumentos que permiten eliminar la capa endometrial junto con los tejidos trofoblásticos derivados, mientras la paciente se encuentra o ha estado recientemente embarazada. Los instrumentos utilizados son las “legras” o “curetas”. El término francés, “cureta”, viene del latín “curare” que significa curar. Tipos de Legrado Obstétrico y Ginecológico. Hay dos tipos de legrados, el obstétrico y el ginecológico. Se denomina obstétrico a aquel que se realiza en la gestante o en la puérpera para finalizar tempranamente el embarazo, de tal manera que se limpia la cavidad después de un aborto incompleto y también a aquel que se da en los siguientes 42 días post-parto o post-cesárea para limpiar la cavidad endometrial. Ejemplos: aborto incompleto, mola hidatiforme, embarazo anembrionado, endometritis puerperal, aborto provocado, embarazo ectópico y retención de restos placentarios. Por otro lado, el legrado ginecológico es realizado a pacientes no gestantes, o que no tienen patología relacionada directamente con la gestación, por ejemplo: hemorragia uterina anormal, diagnóstico del sangrado genital post-menopáusico, diagnóstico de patología endometrial (hiperplasia, cáncer), extracción de DIU retenido, extracción de masas o pólipos endometriales, entre otras. Procedimiento Una vez que se tenga la historia clínica completa de la paciente, el consentimiento informado, y se le haya explicado a la paciente. Se lleva a cabo el procedimiento bajo anestesia general, para ello, la paciente debe tener un ayuno mínimo de 8 horas, máximo 6, si se trata de una urgencia. 1. Se realiza un tacto bimanual para evaluar el tamaño uterino y su posición en la pelvis (anteversoflexión, neutro o retroversoflexión). 2. Se coloca el espéculo y se identifica el cuello, se limpia la vagina con yodopovidona usando una pinza de “Bozemann”. 3. Se pinza el cuello con la pinza de Pozzi. Existen varias formas de hacerlo: en el labio anterior, en el labio posterior, introduciendo una rama de la pinza dentro del canal cervical, o con ambas ramas por fuera del canal. No existe una forma “correcta”. Cada médico se acostumbra a una forma de pinzar el cuello. Si al limpiar la vagina se encuentran partes fetales, deben recogerse para estudio histopatológico.
- 2. 4. Se dilata el cuello con dilatadores de Hegar (si aún el cuello está cerrado al momento del legrado). Es preferible inducir la dilatación con una prostaglandina o con un prostanoide (como el misoprostol). La dilatación con elementos metálicos debe ser la excepción y no la norma. En todos los casos en los cuales sea posible, debe dilatarse el cuello con medios farmacológicos pues la instrumentación produce riesgo de perforación uterina y de incontinencia cervical para futuros embarazos. Cuando se trata de un embarazo mayor de 8 semanas, debe esperarse hasta que expulse el feto para realizar el procedimiento. 5. Se introduce la cureta de manera cuidadosa y se empieza el legrado, haciendo énfasis en las caras anterior y posterior de la cavidad endometrial. Complicaciones del Legrado 1. Complicaciones Inmediatas - Perforación Uterina - Infección post-legrado 2. Complicaciones Tardías - Endometritis. - Dolor pélvico por perforación pequeña inadvertida. - Amenorrea por lesión de la capa basal del endometrio (Síndrome de Asherman). - Trastorno de la fertilidad por la misma causa anterior. - Lesión del cuello por desgarro durante el legrado. - Incompetencia ístmico-cervical y aborto habitual - por dilatación forzada durante el legrado. AMEU La aspiración manual endouterina (AMEU), también conocida como aborto por succión, curetaje por vacío, curetaje por succión, es un método mediante el cual el contenido del útero es extraído a través de una cánula de plástico flexible conectada a una fuente de vacío. INDICACIONES Tratamiento de aborto incompleto con altura uterina menor o igual a 12 cm con una dilación cervical menor o igual a 12 mm. Embarazo anembrionado Mola hidatidiforme Retención de restos placentarios y Aborto diferido Aborto séptico hasta 6 a 8 horas después de iniciado el tratamiento antibiótico. Biopsia de endometrio CONTRAINDICACIONES Falta de destrezapara el manejo del procedimiento Aborto incompletoo diferidocon una dilaciónde 12 mm. Aborto sépticosin tratamiento previo
- 3. CARACTERÍSTICAS 1. Seguro y Eficaz Eficacia de un 98-100% Tasas de complicaciones más bajas que legrado uterino instrumental. Procedimiento seguro y con menos molestias para la paciente. 2. Portátil y rápida Ideal para establecimientos de atención primaria. Permite la utilización más eficiente de los recursos físicos. 3. Sencillo La válvula crea el vacío antes del procedimiento El aspirador retiene los tejidos evacuados lo que facilita su inspección. 4. Económico Baja inversión inicial y disminuye los costos por procedimiento DESCRIPCIÓN DEL INSTRUMENTAL El equipo para el procedimiento de aspiración manual endouterina (AMEU) consta de un aspirador y varias cánulas. Aspiradores Existen dos modelos de aspiradores: el aspirador de doble válvula y el aspirador de válvula sencilla. Cada aspirador consta de un cilindro, un émbolo y una válvula. De acuerdo al modelo, cada aspirador puede utilizarse con diversos tamaños de cánula.
- 4. Cánulas Según el tamaño, las correspondientes a 9, 10 y 12 mm tienen una abertura; las de 3, 4, 5, 6, 7 y 8 mm, dos aberturas. TAREAS PREVIAS AL PROCEDIMIENTO DE AMEU 1. Administrar oxitocina 10 UI intramuscular o metilergometrina 0.2 mg intramuscular. 2. Realizar un examen pélvico bimanual para verificar el tamaño y posición del útero y el grado de dilatación del cérvix. 3. Introducir suavemente el espejo vaginal en la vagina y extraer la sangre o tejidos presentes utilizando una pinza de aro y gasas. 4. Aplicar solución antiséptica 2 veces en la vagina y al cérvix utilizando gasa o una esponja de algodón. 5. Extraer cualquier producto de la concepción del orificio del cérvix y verificar la presencia de desgarros en el mismo. BLOQUEO PARACERVICAL (SI NO SECUENTACON ANESTESIAGENERAL CORTA) 1. Cargar 10 ml de lidocaína al 1% sin adrenalina en una jeringuilla e inyecte 2ml en el labio anterior o en el posterior del cérvix (generalmente se utilizan las posiciones de las 10 a 12 de las manecillas del reloj).
- 5. 2. Sujetar con delicadeza el labio anterior o posterior del cérvix con una pinza de un solo diente en caso de aborto incompleto es preferible utilizar una pinza de aro. 3. Ejercer tracción y movimientos ligeros con la pinza para ayudar a identificar el área del fondo del saco vaginal entre el epitelio cervical liso y el tejido vaginal. 4. Inyectar 2ml de lidocaína debajo del epitelio a no más de 3mm de profundidad, en las posiciones de las 5 y 7 de las manecillas del reloj. Aspirar halando el embolo en la jeringa ligeramente hacia atrás para asegurarse de que la aguja no haya penetrado en un vaso sanguíneo. 5. Esperar 2 minutos y luego pellizcar el cérvix con una pinza (si la mujer siente el pellizco, espere 2 minutos más y vuelva a probar hasta que la paciente no sienta dolor. PROCEDIMIENTO DE AMEU 1. Explicar a la mujer cada paso del procedimiento antes de realizarlo. 2. Con delicadeza, ejercer tracción sobre el cérvix para aliviar el canal cervical y la cavidad uterina 3. Si es necesario, dilatar el cuello uterino utilizando cánulas o bujías dilatadoras de forma progresiva de menor a mayor tamaño. 4. Mientras mantiene fijo el cérvix con la pinza empujar la cánula, elegida con delicadeza y lentamente dentro de la cavidad uterina hasta que toque el fondo no más de 10 cm. Luego retire un poco la cánula alejándola del fondo. 5. Conectar la jeringa al vacío para AMEU a la cánula sosteniéndole en una mano y el tenáculo y jeringa en la otra. 6. Asegurar que la cánula no se desplace hacia delante al conectar la jeringa. 7. Liberar la válvula de paso de la jeringa para transferir el vacío a la cavidad uterina a través de la cánula. 8. Evacuar el contenido restante de la cavidad uterina haciendo girar la cánula y la jeringa en la posición de las 10 a las 12 de las manecillas del reloj y luego moviendo la cánula suave y lentamente hacia adelante y hacia tras dentro de la cavidad uterina.
- 6. 9. Si la jeringa se ha llenado hasta la mitad antes de haber completado el procedimiento, desconectar la jeringa de la cánula. Retirar solamente la jeringa y dejar la cánula en su lugar. 10. Empujar el embolo para vaciar los productos de la concepción en un recipiente con tapa hermética o gasa. 11. Preparar nuevamente la jeringa, conecte la cánula y libere la válvula de paso. 12. Verificar si hay signos de finalización del procedimiento (espuma roja rosada, que no se observa más tejido en la cánula, sensación de aspereza en el útero el mismo que se contrae alrededor de la cánula. Retire con delicadeza el equipo de AMEU. 13. Separar la cánula de la jeringa para AMEU y empujar el embolo para vaciar productos de la concepción en una gasa. 14. Retirar la pinza del cérvix antes de retirar el especulo y verificar el sangrado en el sitio del pinzamiento. 15. Realizar un examen bimanual para verificar tamaño y firmeza del útero. 16. Inspeccionar rápidamente el tejido extraído del útero para asegurarse que la evacuación ha sido total. Enjuaguar el tejido con agua o solución salina de ser necesario. 17. Si no se ven restos revaluar la situación para asegurarse de que no se trate de un embarazo ectópico. 18. Si el útero todavía está blando o si persiste el sangrado, repetir el procedimiento de AMEU.
- 7. CERCLAJE UTERINO El cerclaje uterino tiene su indicación en la prevención y tratamiento de la incompetencia cervical. La incompetencia o insuficiencia cervical representa un 10% de las causas de parto pretérmino espontáneo y está asociada a una morbimortalidad neonatal significativa. La incompetencia cervical no presenta unos criterios diagnósticos claros. Se sospecha clínicamente por el hallazgo de una dilatación cervical en ausencia de dinámica uterina.Algunas pacientes explican clínica de presión pélvica o aumento de la leucorrea o sangrado escaso. Algunos de los factores asociados son: Antecedente de incompetencia cervical en gestación previa. Infección intra-amniótica subclínica. Hasta un 50% de las pacientes con clínica compatible con incompetencia cervical enmascaranun cuadro de infección intra- amniótica sin otros signos clínicos de infección (como leucocitosis o fiebre). Defectos tejido conectivo: debido a una cirugía cervical (conización, traquelectomía, dilataciones cervicales repetidas, lesiones o desgarros cervicales) o a defectos congénitos del tejido conectivo. Hipoplasia cervical congénita tras exposición a dietilestilbestrol. TIPOS DE CERCLAJE 1. Cerclaje indicado por historia obstétrica: Es el que se realiza de forma electiva antes de evidenciar modificaciones cervicales en gestantes con antecedentes de incompetencia cervical. Se realiza entre las 13 y 16 semanas de gestación tras el cribado de aneuploidías y a partir de las 12 semanas, una vez pasado el período de máximo riesgo de aborto espontáneo. Las gestantes tributarias de este tipo de cerclaje son: Gestantes con historia de dos o más pérdidas fetales en el segundo o inicios del tercer trimestre sugestivas de incompetencia cervical. Gestante a la que se realizó un cerclaje indicado por ecografía (terapéutico o secundario) en la gestación anterior y que, a pesar de ello, presentó un nuevo parto pretérmino. Historia de una pérdida fetal en el segundo o inicio del tercer trimestre después de una conización cervical. No existe evidencia científica que demuestre que el cerclaje profiláctico sea útil en: Población de bajo riesgo. Gestaciones múltiples o Cérvix corto (≤15 mm) sin historia de parto pretérmino anterior. Gestantes con historia de una pérdida fetal aunque sea sugestiva de incompetencia cervical, incluso si se realizó un cerclaje indicado por exploración física (terciario o de emergencia). La única excepción es si la pérdida se produjo en una paciente con antecedente de conización cervical. 2. Cerclaje indicado por ecografía: Es el que se realiza en gestantes con antecedente de parto pretérmino ante la evidencia de acortamiento cervical ecográfico (longitud cervical< 25 mm) antes de la semana 26.
- 8. La progesterona vaginal puede ser una alternativa igual de eficaz en estas mujeres. Al no serun procedimiento invasivo, la progesterona será el tratamiento de primera elección en nuestro contexto clínico, reservándose la realización de cerclaje cervical cuando, a pesar de la progesterona, se objetive un acortamiento progresivo de la longitud cervical. En casos muy seleccionados de gestaciones únicas sin antecedentes de parto pretérmino en las que se objetive un acortamiento cervical progresivo a pesar del tratamiento con progesterona, podría valorarse la indicación de un cerclaje indicado por ecografía. 3. Cerclaje indicado por exploración física: Es el que se indica ante la evidencia, durante la exploración física, de una dilatación cervical asintomática 2cm con membranas visibles a través de orificio cervical externo antes de las 26 semanas de gestación. Ante esta situación clínica, siempre se debe valorar la realización de una amniocentesis previa al cerclaje. El cerclaje ha demostrado ser más efectivo que la conducta expectante con reposo y tocolítico CONTRAINDICACIONES DEL CERCLAJE Infección intra-amniótica subclínica o sospecha de corioamnionitis clínica. Sangrado vaginal relevante en el contexto de patología placentaria. No sería una contraindicación el sangrado escaso que puede acompañar al proceso de dilatación cervical. Dinámica uterina. Rotura prematura de membranas. Muerte fetal o interrupción legal de la gestación o malformación fetal severa incompatible con la vida. TÉCNICADE CERCLAJE Consideraciones generales: Anestesia locorregional (de preferencia) o general. Posición de Litotomía y Trendelenburg. Aseptización con solución de clorhexidina. EVITAR el sondaje vesical de descarga previo al procedimiento. Colocación de valvas anterior y posterior. Identificación y pinzamiento con pinzas de Foester los labios anterior y posterior cervicales. Rechazode membranas amnióticas, si persisten prolapsadas, digitalmente o con una turunda. Se utilizará material de sutura no absorbible. En nuestro centro, a la espera de una sutura monofilamento adecuada, se utilizará cinta de Mersilene. El objetivo del cerclaje será la colocación del mismo lo más cercano a OCI (es decir, lo más craneal posible), siempre evitando entrar con la aguja en el canal cervical para evitar una complicación hemorrágica o la rotura de la bolsa amniótica. Existen dos técnicas principales de cerclaje y muchas variaciones de las mismas, las cuales están igualmente aceptadas al no haberse observado hasta el momento diferencias en resultados perinatales y complicaciones quirúrgicas con ninguna de ellas. Por tanto, la elección de una técnica u otra será a elección del cirujano
- 9. CERCLAJE DE McDONALD Es el más utilizado probablemente por su facilidad en la ejecución y, por ello también, de elección en el cerclaje terciario donde la técnica se ve dificultada. En el cerclaje de McDonald se realiza tracción del cérvix y se identifica la unión vésico- cervical sin realizar apertura de la mucosa.Inmediatamente bajo la unión vésico-cervical se entra la aguja. Realizaremos 4-5 pases de aguja, siempre evitando los vasos paracervicales a las 3 y las 9h. A nivel posterior, el hilo debe pasar distal a la inserción de los ligamentos útero- sacros (procurando no disecar la mucosa). CERCLAJE DE SHIRODKAR El cerclaje Shirodkar que suele realizarse en nuestro centro es una modificación del Shirodkar en el que se realiza la tracción cervical y se identifica el pliegue cérvico- vesical. Se realiza apertura de la mucosacérvico-vesical y se rechazala vejiga. De igual forma, se produce la apertura de la mucosa vaginal en fondo vaginal posterior y el rechazo de mucosa. Se procede a realizar dos pases de aguja, cada uno abarcando una de las caras laterales. Sutura (opcional) de las incisiones de la mucosapara enterrar el nudo, dejando visibles los cabos. En cualquiera de los dos tipos de cerclaje, el nudo puede dejarse anterior o posterior, según preferencias. Es importante dejar constancia de su localización en el informe quirúrgico para facilitar posteriormente su extracción de forma ambulatoria.