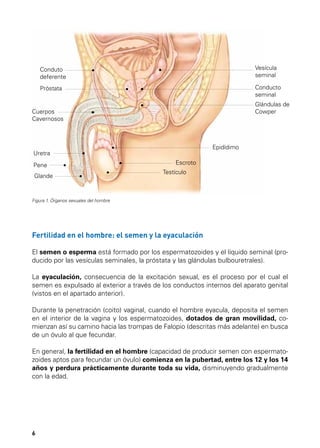
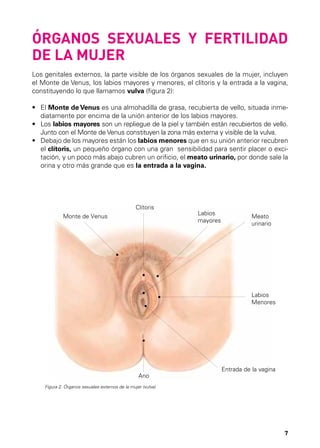
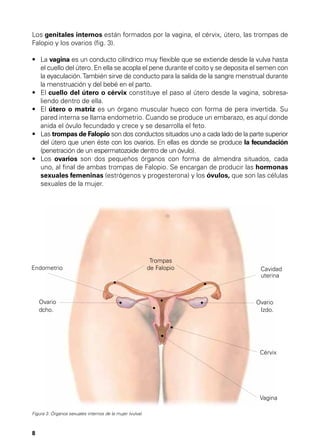
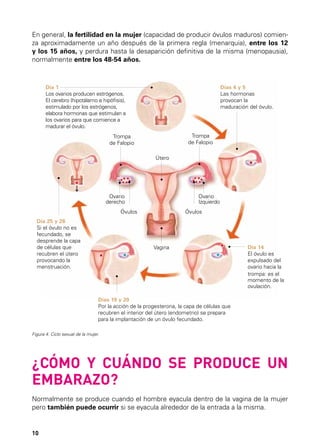
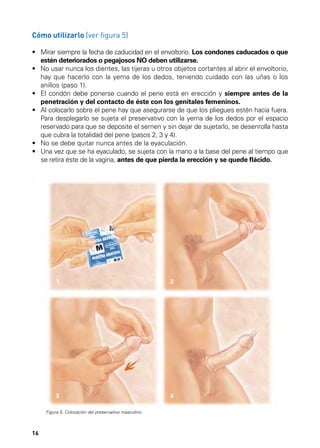
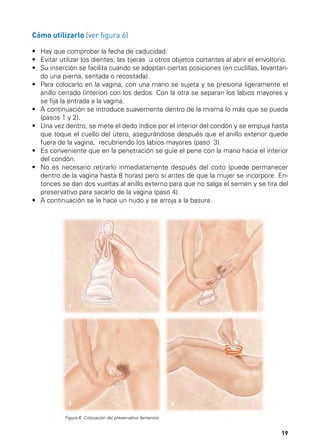
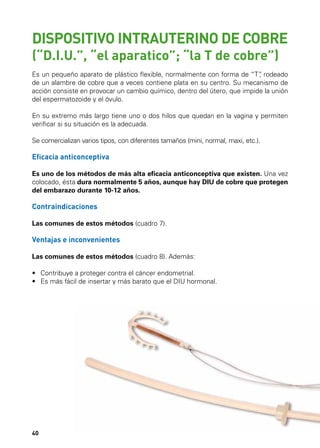
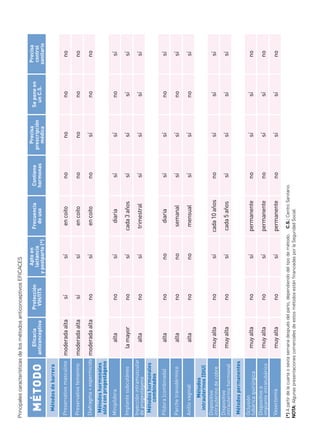
Este documento describe los órganos sexuales masculinos y femeninos y explica cómo funciona la fertilidad en hombres y mujeres. Detalla las partes del aparato reproductor, incluidos los testículos, pene, útero, ovarios y trompas de Falopio. Explica que la fertilidad masculina comienza en la pubertad y puede persistir durante toda la vida de un hombre, mientras que la fertilidad femenina ocurre principalmente durante la edad reproductiva. También resume brevemente el ciclo menstrual femenino, incluida la ovulación y la