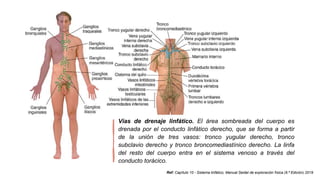
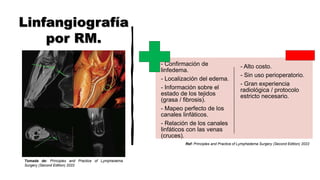
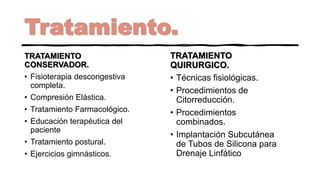
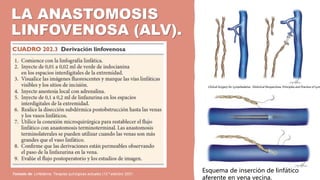
El linfedema es una acumulación de linfa en los tejidos debido a un drenaje linfático insuficiente, lo que provoca aumento de volumen intersticial y edema regional. Su fisiopatología incluye aumento de presión en capilares, permeabilidad vascular y obstrucción linfática, siendo común en pacientes con cáncer de mama tras cirugía o radioterapia. El diagnóstico se realiza mediante anamnesis y pruebas imagenológicas, mientras que su tratamiento abarca enfoques conservadores como fisioterapia y compresión, así como técnicas quirúrgicas como la anastomosis linfovenosa.