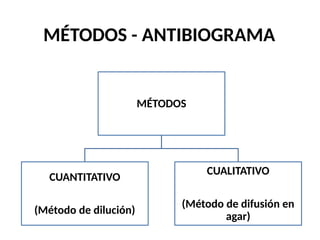
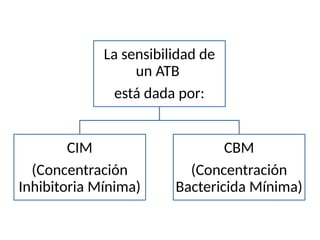
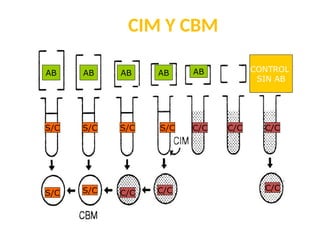
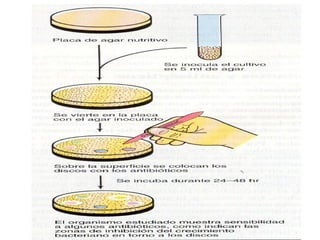
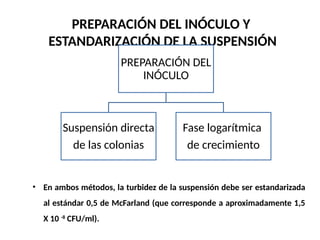
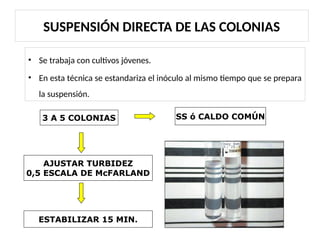
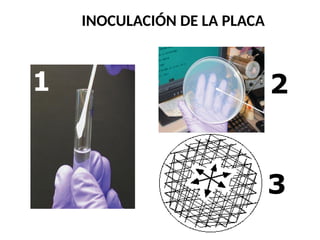
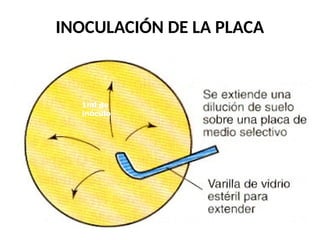
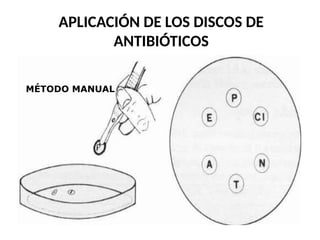
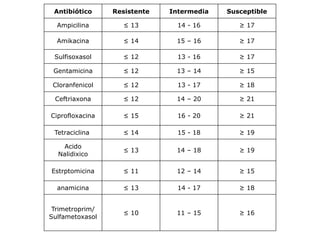
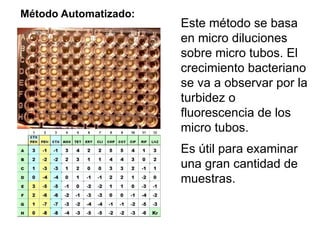
El antibiograma es un método in vitro que determina la susceptibilidad de microorganismos a agentes antimicrobianos, utilizando conceptos como la concentración mínima inhibitoria (CIM) y la concentración bactericida mínima (CBM). Los métodos empleados incluyen la dilución y la difusión en agar, siendo este último el más común en laboratorios. Los antibióticos se clasifican en varias categorías, y el proceso de antibiograma implica seleccionar colonias de microorganismos, estandarizar el inóculo y medir la inhibición del crecimiento en función de la eficacia de los antibióticos.