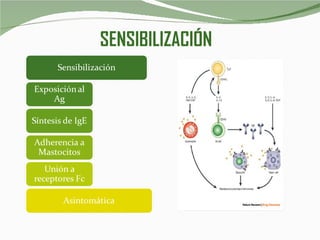
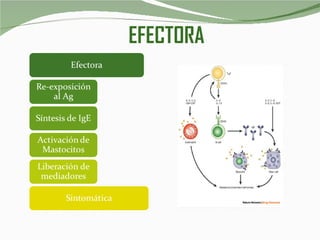
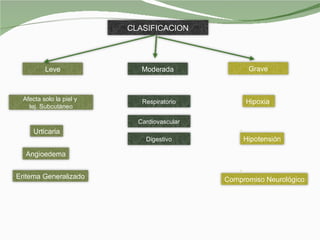
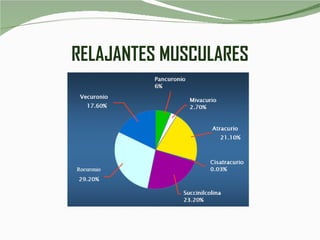
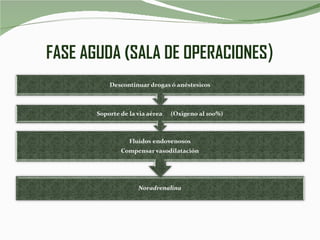
El documento habla sobre la anafilaxia, una reacción alérgica potencialmente mortal que ocurre rápidamente después de la exposición a un alérgeno. Describe los síntomas, causas comunes como medicamentos e insectos, el tratamiento con epinefrina y otros medicamentos, y la importancia de prevenir las reacciones mediante la detección de alérgenos y la evitación de los mismos.