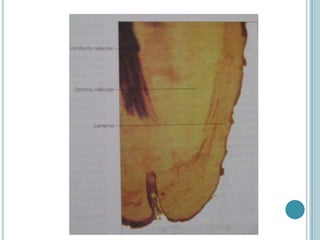
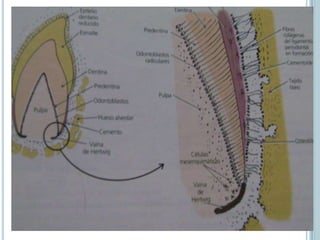
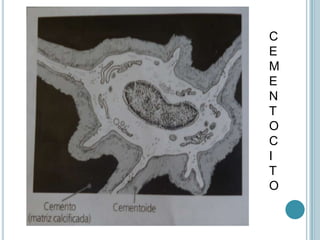
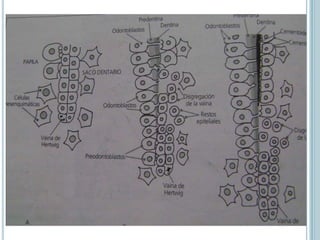
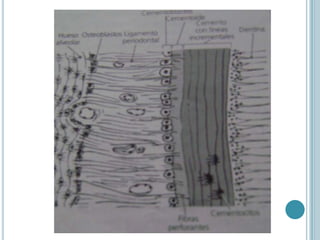
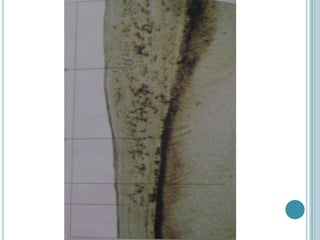
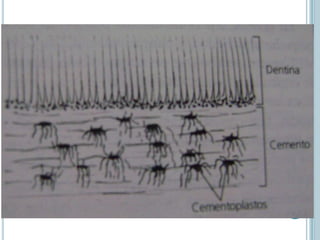
Este documento describe las características del cemento dental. El cemento es un tejido conectivo especializado que cubre la superficie de la raíz de los dientes. Carece de vasos sanguíneos e inervación. Su principal función es permitir la inserción de las fibras del ligamento periodontal para sostener el diente. El cemento se forma continuamente a través de la acción de las células cementoblastos. Puede ser acelular o celular dependiendo de si atrapa o no a los cementoblastos.