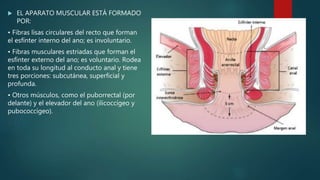
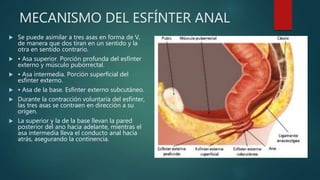
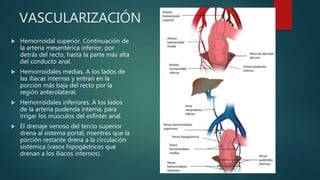
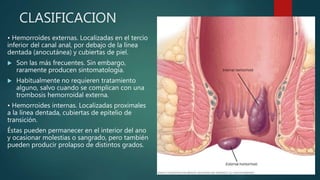
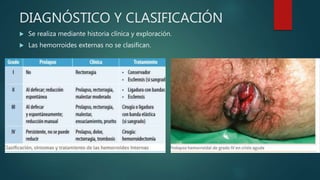
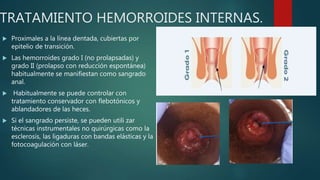
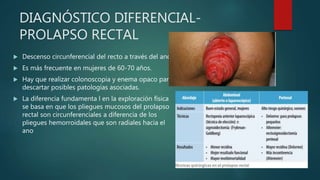
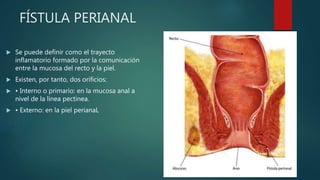
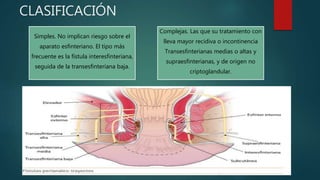
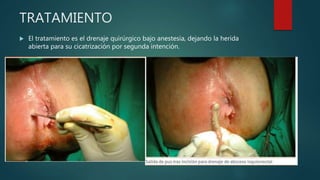
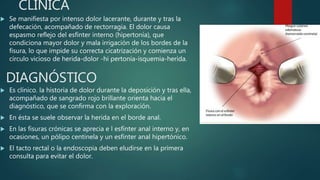
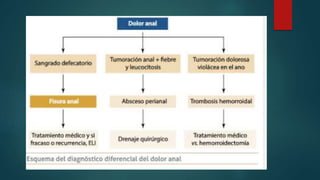
Este documento describe la anatomía y patologías más comunes de la región perianal. Describe la anatomía del recto y canal anal, así como los músculos y vasos sanguíneos involucrados. Luego resume las principales patologías como hemorroides, fístulas, abscesos y fisuras anales, explicando su clasificación, síntomas, diagnóstico y tratamiento. En particular, se enfoca en explicar cómo la clasificación de las hemorroides y fístulas determina el enfoque terapéutico utilizado.