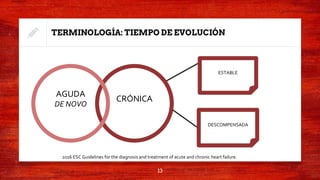
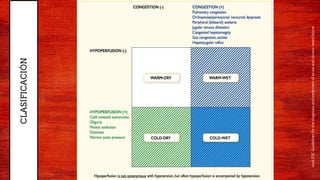
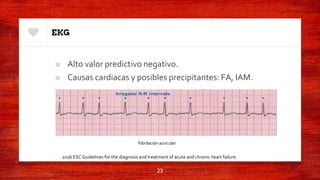
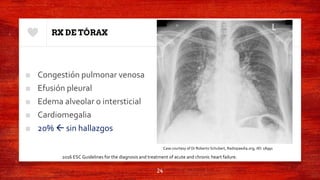
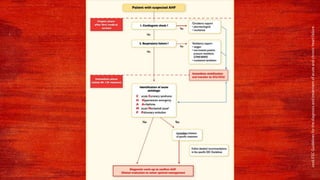
Este documento resume la definición, epidemiología, fisiopatología, terminología y abordaje de la falla cardíaca aguda y crónica. Describe los mecanismos compensatorios del corazón ante la sobrecarga de volumen y presión, así como los ajustes neurohumorales. Explica los criterios para la hospitalización, diagnóstico mediante estudios complementarios, y tratamiento farmacológico con IECAs, ARA II, beta bloqueadores y antagonistas de los receptores de mineralcorticoides.