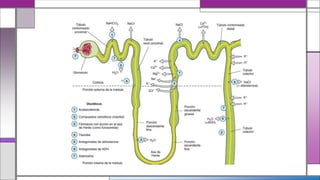
El documento proporciona información sobre los diferentes tipos y mecanismos de acción de los diuréticos. Explica que los diuréticos pueden ser diuréticos, natriuréticos o acuaréticos dependiendo de cómo aumentan el volumen urinario y la excreción de sodio y agua. Luego describe los mecanismos de transporte en los diferentes segmentos de los túbulos renales y cómo actúan los diferentes tipos de diuréticos como los inhibidores de la anhidrasa carbónica, antagonistas del receptor A











![AUTACOIDES RENALES
ADENOSINA
• Las concentraciones renales de
adenosina aumentan en reacción a la
hipoxia y al consumo de ATP
• La adenosina aumenta la resorción de
Na+ del flujo reducido en la corteza
• La adenosina (mediante los receptores
A1 en la arteriola aferente) reduce el
flujo sanguíneo al glomérulo
• Altera en grado notorio el transporte
de Na+ en varios segmentos.
PROSTAGLANDINAS
• En el riñón se sintetizan cinco
subtipos de prostaglandinas (PGE2,
PGI2, PGD2, PGF2α y tromboxano
[TXA2])
• La PGE2 amortigua la resorción de
Na+ en la TAL del asa de Henle y el
transporte de agua mediado por
ADH.
• El bloqueo de la síntesis de
prostaglandinas con NSAID
interfiere con la actividad de estos
fármacos.
PÉPTIDOS
• Algunos péptidos tienen efectos
vasculares y efectos en el transporte
de sodio en el riñón, lo que forma
parte de la natriuresis.
• la urodilatina, se sintetiza y funciona
sólo en el riñón.
• Amortigua la resorción de Na+
mediante sus efectos en los
conductos para captación de Na+ y
la Na+/K+-ATPasa en el sistema del
túbulo colector más distal.](https://image.slidesharecdn.com/farmacosdiurticos-240203231610-0eb20aef/85/FARMACOS-DIURETICOS-pptx-12-320.jpg)