Este documento resume las opciones de tratamiento quirúrgico y médico para la hemorragia intracerebral (HIC). Describe estudios que sugieren que la cirugía temprana puede beneficiar a pacientes con HIC lobar superficial de pequeño tamaño. También resume ensayos clínicos que evalúan nuevas técnicas quirúrgicas mínimamente invasivas y el uso de trombolíticos. El manejo médico incluye el control de la presión arterial, la ventilación, la nutrición y la prevención de complicaciones








![SSTTIICCHH 22 SSttuuddyy.. RReessuullttaaddooss..
Los resultados STICH II confirman que la cirugía temprana no aumenta la tasa de
muerte o discapacidad a los 6 meses, y podría tener una pequeña pero clínicamente
relevante ventaja de supervivencia para los pacientes con HIC espontánea superficial
sin hemorragia intraventricular.
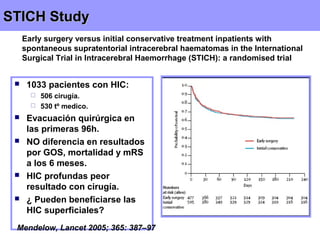
174 (59%) de 297 pacientes en el
grupo de cirugía temprana tuvo un
resultado desfavorable.
178 (62%) de los 286 pacientes del
grupo de tratamiento conservador
inicial tuvo resultado favorable.
Diferencia absoluta 3,7% [IC del
95% - 4.3 a 11.6], OR 0,86 [0,62-
1,20], p = 0,367).
El análisis de subgrupos reveló un
beneficio relativo significativo del
51% de la cirugía precoz para los
pacientes con un mal pronóstico
inicial con una puntuación GCS de
9-12.
Mendelow, Lancet 2013; 382: 397–408](https://image.slidesharecdn.com/hic3-141211155353-conversion-gate01/85/Hic3-10-320.jpg)



















