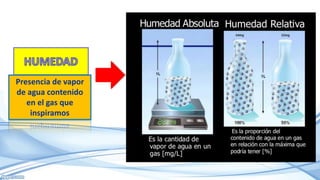
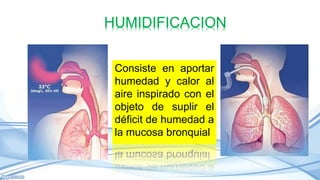
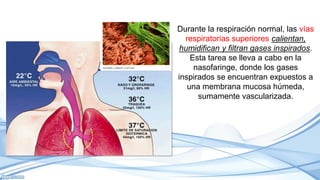
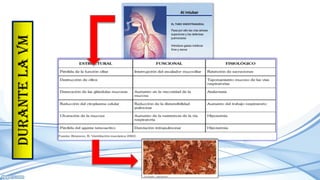
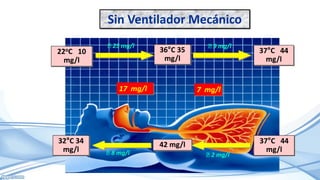
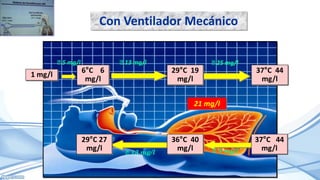
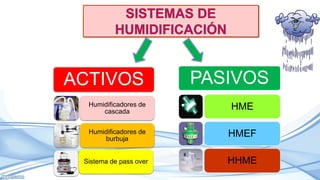
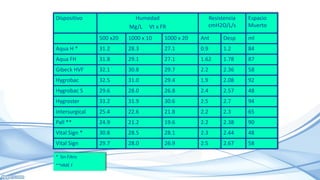
El documento habla sobre la humidificación en ventilación mecánica. Existen dos tipos principales de sistemas de humidificación: pasivos y activos. Los pasivos incluyen intercambiadores de calor y humedad mientras que los activos usan humidificadores térmicos que calientan y humedecen el gas inspirado. La elección depende del paciente y su condición, pero ambos sistemas buscan proporcionar niveles óptimos de humedad y temperatura para evitar complicaciones.