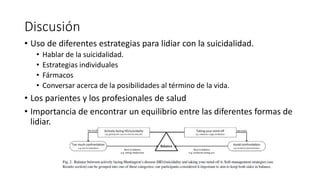
Este documento presenta los resultados de un estudio sobre cómo los pacientes con Enfermedad de Huntington lidian con ideas suicidas. Los hallazgos incluyen que hablar abiertamente sobre la suicidalidad reduce la ideación suicida, estrategias individuales como actividades recreativas y relajación son útiles, y la familia y profesionales deben escuchar sin juicio y validar los sentimientos. Se recomienda un enfoque combinado que incluya conversaciones, estrategias individuales, tratamiento farmacológico y discusiones sobre opciones al final de la vida.