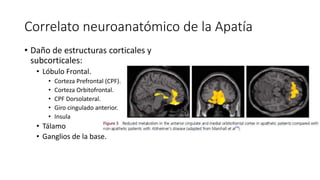
La apatía es un síntoma común en pacientes con enfermedades neurológicas como accidente cerebrovascular, traumatismo craneoencefálico y enfermedades neurodegenerativas. Es importante realizar un diagnóstico diferencial con la depresión. La apatía tiene un gran impacto en los cuidadores y debe ser reconocida a través de preguntas orientadas a la pasividad o retraimiento del paciente. El tratamiento incluye intervenciones no farmacológicas como terapia ocupacional y farmacológicas como ant