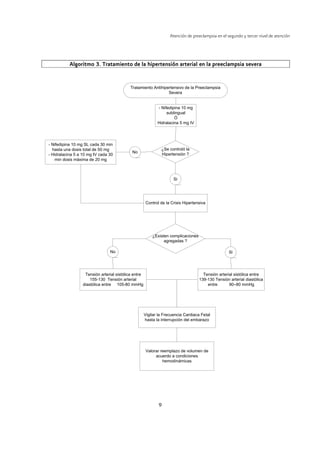
Este documento describe la atención de la preeclampsia en el segundo y tercer nivel. Define la preeclampsia y sus factores de riesgo. Describe la prevención primaria, el diagnóstico y tratamiento de la preeclampsia leve, así como los criterios para la interrupción del embarazo. También cubre el tratamiento y manejo de la preeclampsia severa durante la hospitalización.