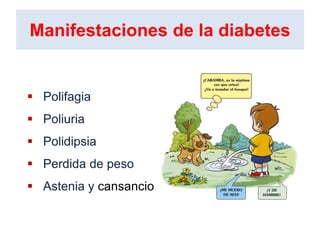
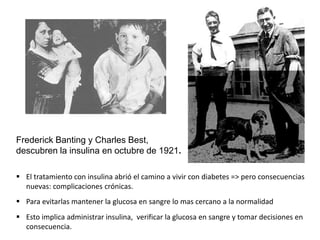
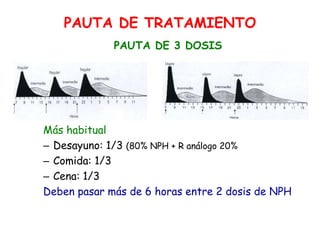
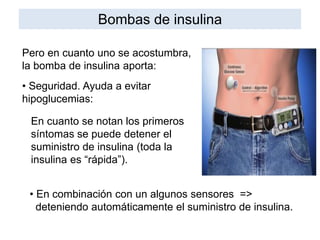
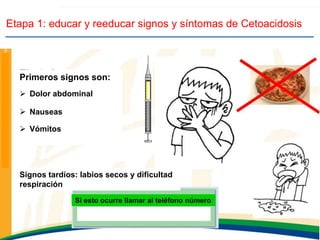
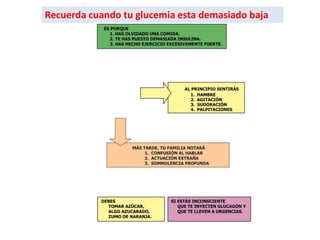
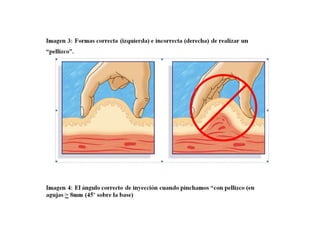
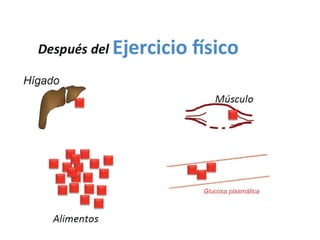
Este documento resume las presentaciones de Jesús Barreiro Conde sobre diabetes tipo 1 en niños y adolescentes. Cubre temas como la clasificación, manifestaciones, tratamiento con insulina, objetivos glucémicos, educación del paciente, y dispositivos para la administración de insulina. El documento proporciona información fundamental sobre el manejo de la diabetes tipo 1 en el entorno escolar.