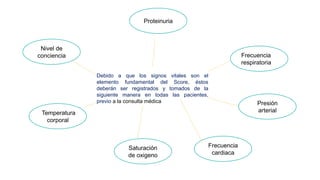
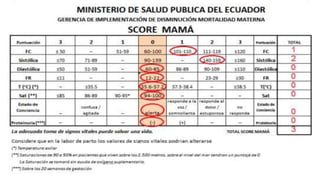
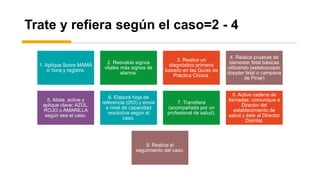
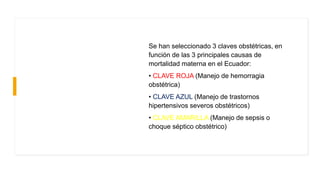
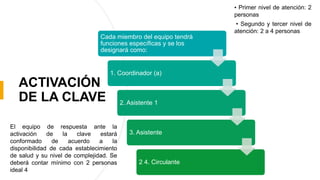
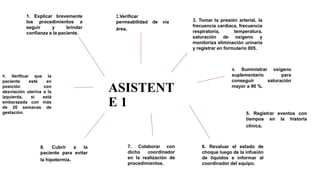
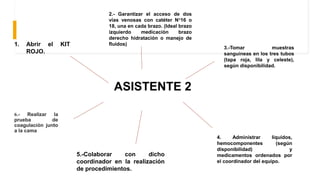
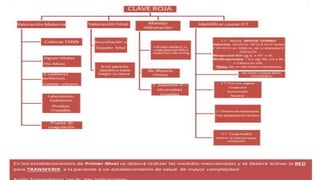
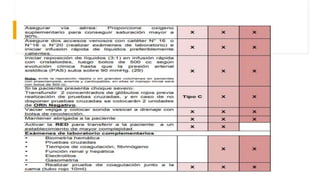
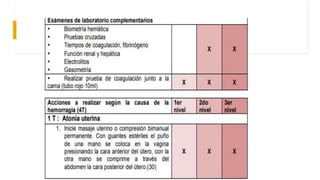
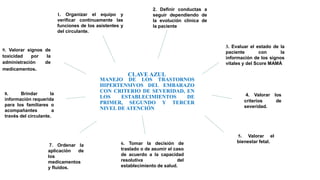
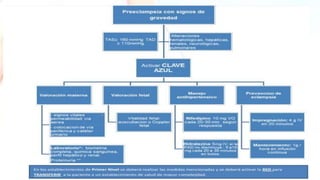
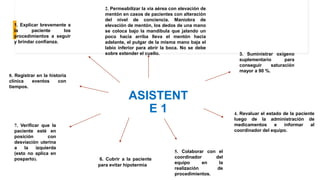
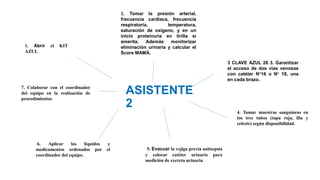
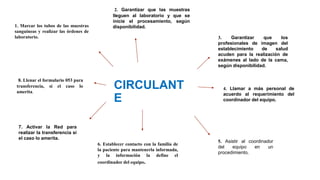
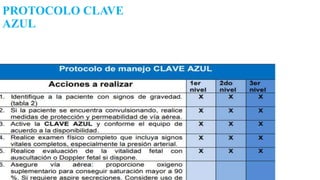
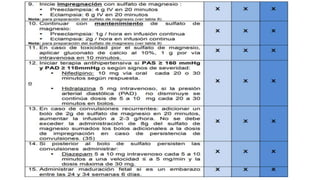
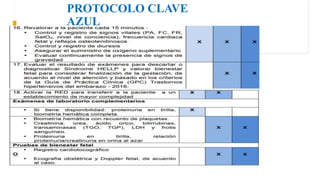
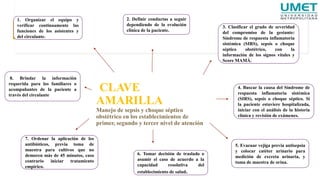
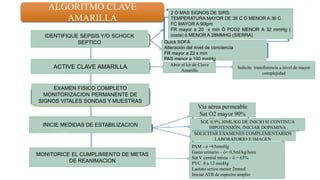
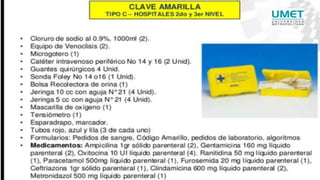
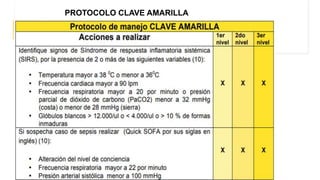
El documento describe el uso del Score Mamá y las claves obstétricas para el manejo de emergencias obstétricas. Explica el Score Mamá, las claves roja, azul y amarilla para el manejo de hemorragia obstétrica, trastornos hipertensivos y sepsis obstétrica respectivamente. También detalla la distribución del equipo humano y sus funciones durante la activación de cada clave. El objetivo es desarrollar las competencias del personal de enfermería para prevenir la muerte materna.


































![Bibliografía
• Ministerio de Salud Pública del Ecuador Score MAMÁ y claves-obstétricas
Protocolo 2017
• Organización mundial de la salud. Plan de acción para acelerar la reducción de la
mortalidad materna y la morbilidad materna grave. [Internet]. 2011. Available from:
http://www.Paho.Org/clap/index.Php?Option=com_docman&view=download&categor
y _slug=publicaciones&alias=267-plan-de-accion-para-acelerar-la-reduccion-de-
lamortalidad-materna-y-la-morbilidad-materna-grave-cd51-12&itemid=219&lang=es
2. Ministerio de salud pública del perú. Manejo estandarizado de las emergencias
obstétricas y neonatales [internet]. Lima; 2010. 54 p. Available from:
http://webcache.Googleusercontent.Com/search?Q=cache:http://bvs.Minsa.Gob.Pe/loc
al/MINSA/1138_DGSP275-1.Pdf](https://image.slidesharecdn.com/scoremama-clavesobstetricas-230118003900-bc7af5d9/85/score-mama-clavesobstetricas-pptx-64-320.jpg)