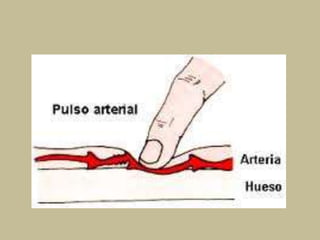
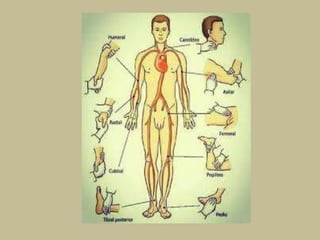
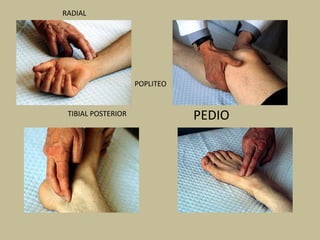
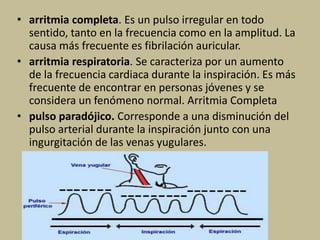
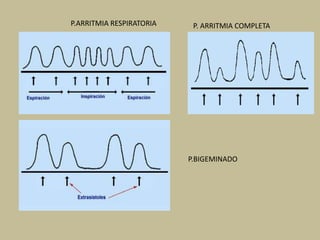
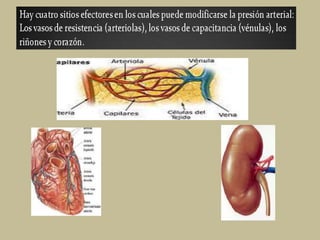
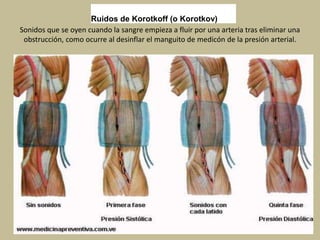
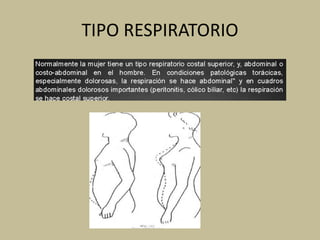
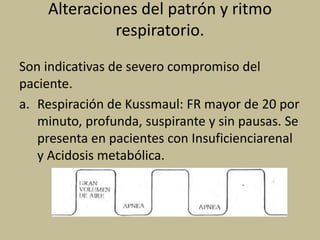
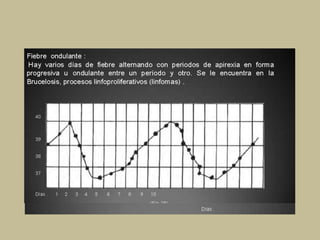
Este documento presenta información sobre los signos vitales, incluyendo la frecuencia cardíaca, la frecuencia respiratoria, la temperatura corporal, la presión arterial y la oximetría. Describe la técnica para medir el pulso arterial, sus características y diferentes tipos. También explica cómo medir la presión arterial mediante el uso de un tensiómetro y estetoscopio, e identifica los valores normales. Por último, detalla aspectos de la respiración como fases, frecuencia normal y posibles alteraciones.