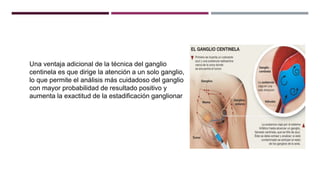
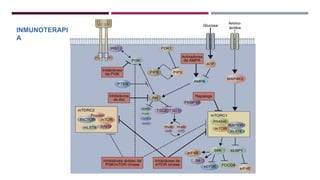
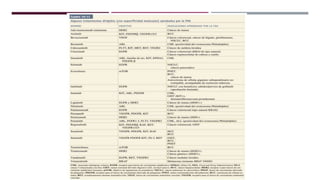
Este documento describe los objetivos y métodos generales del tratamiento del cáncer, incluyendo la cirugía, quimioterapia, radioterapia y terapia hormonal. Explica que el tratamiento del cáncer es multidisciplinario y tiene como objetivos erradicar la enfermedad, aliviar síntomas y mejorar la calidad de vida. También describe los principios y agentes utilizados en quimioterapia y radioterapia, así como el uso de la cirugía para tratar tumores primarios y metástasis.