Lupus corregido
- 2. Lupus Eritematoso Conceptos Lupus: LOBO Eritematoso: ROJO La lesión de la piel semejaba la mordedura de un lobo
- 3. Lupus Eritematoso ¨Es una enfermedad autoinmune de presentación aguda, subaguda o crónica, no organoespecífica, pero que afecta especialmente a la piel, que evoluciona por brotes, de etiología desconocida¨
- 4. Lupus Eritematoso Epidemiología Distribución mundial Afecta principalmente la raza negra Se presenta con una alta incidencia en mujeres en edad reproductiva La relación mujer y hombre es 9:1 Rango de edad 30-40 años 6 lactantes El tipo más frecuente: LECD
- 5. Lupus Eritematoso Clasificación Lupus eritematoso sistémico Lupus eritematoso cutáneo Lupus eritematoso cutáneo agudo Localizado Generalizado Lupus eritematoso cutáneo subagudo Lupus eritematoso cutáneo crónico Subtipos: LE profundo LE con paniculitis Asociado a sabañones y lesiones perniótica LE túmido LE ampollar
- 6. Conceptos: Lupus Eritematoso Etiología Inmunidad: es la capacidad del sistema inmunitario de responder a sustancias extrañas, mediada por un conjunto de moléculas, células y tejidos. Autoinmunidad: es el estado del sistema inmunitario caracterizado por la respuesta a los antígenos propios, que se producen cuando fracasan los mecanismos de
- 7. Lupus Eritematoso Etiología Existen cuatro fases secuenciales indispensable para la expresión clínica de la enfermedad: Herencia de genes de susceptibilidad 2. Inducción de autoinmunidad 3. Expansión de los procesos autoinmunes 4. Inducción de lesión inmunológica 1.
- 8. Lupus Eritematoso Etiología 1.Genético Es 10 veces más frecuente en los familiares de pacientes con LE. Mayor concordancia entre gemelos. Se asocia con antígenos HLA clase II. Se asocia con enfermedades hereditarias por deficiencia de complemento. Factor de necrosis tumoral y genes mediadores de la apoptosis.
- 9. Lupus Eritematoso Etiología 2.Fase de inducción Aparición de linfocitos T autorreactivos Los mecanismos responsables (desencadenados por factores ambientales): Hay presentación de péptidos crípticos durante la apoptosis. La expresión aberrante de moléculas de antígeno leucocitario humano HLA-DR. Falta de los mecanismos de tolerancia tímicos centrales o periféricos.. La simulación molecular inducido por la
- 10. Lupus Eritematoso 3.Fase de expansión Amplificación de la respuesta autoinmune y se asocia con una respuesta impulsadas por antígenos. La población de linfocitos B produce autoanticuerpos. Los anticuerpos están dirigidos contra antígenos nucleares y citoplasmáticos: Nucleosomas (anticuerpos anti-DNA y antihistonas) Empalmosomas (anti-Sm y anti-RNP) Moléculas Ro y La (anti-Ro y anti-La)
- 11. Lupus Eritematoso Etiología 4.Inducción de lesión inmunológica Anuncia la instalación de la enfermedad clínica y está representado por la lesión inmunológica. Es atribuíble a la acción de los Ac y complejos inmunes que se forman. Pueden provocar lesiones tisulares mediante procesos como la muerte celular directa, activación celular, la opsonización y bloqueo de la función de las moléculas efectoras.
- 12. Lupus Eritematoso Etiología Otros factores: Hormonales: El predominio en mujeres Inicio frecuente en períodos cercanos a la menarquia, durante el embarazo o en el período posparto su relación con anticoceptivos orales (estrógeno) Se ha demostrado que los estrógenos aumentan la producción de anticuerpos y deprimen la inmunidad celular.
- 13. Lupus Eritematoso Etiología Factores ambientales: La relación entre la exposición a la luz solar y el inicio o exacerbación del LE. Desenmascaran un estado de autoinmunidad produciendo la liberación de autoantígenos desde los queratinocitos dañados produciendo apoptosis. Desencadenan un patrón aberrante de expresión de autoantígenos.
- 14. Lupus Eritematoso Etiología Cont… Factores ambientales Los expresión de estos Ag permitirá que los Ac que normalmente se encuentran en el interior de las células se activen produciendo lesiones tisulares mediante lisis del complemento o procesos de citotoxicidad. Afecta a las células T cutáneas
- 15. Lupus Eritematoso Etiología Cont… factores ambientales Relación entre infección por virus y bacterias y la exacerbación del LE Los virus actúan induciendo la expresión de Ac y autoantígenos que aumentan un proceso de apoptosis: Rubeola Citomegalovirus Epstein-Barr
- 16. Cont… La exposición a metales: cadmio, mercurio, oro, sílice, pesticidas, polvinilo entre otros. Implantes de silicona Desnutrición proteico-calórica. Papel del tabaco: Las aminas aromáticas lupogénicas. La enfermedad cutánea responde en menor grado al Tx.
- 17. Lupus Eritematoso Etiología Papel desempeñado por los fármacos: Lupus inducido por fármacos (Antihistona) Algunos fármacos inducen la aparición de diversas manifestaciones.
- 18. Lupus Eritematoso Etiología Fármacos asociados al LECS Hidroclorotiazida Sulfonilúreas Bloqueantes de los canales Oxprenolol del calcio Inhibidores de la enzima convertidora de angiotensina Terbinafina Piroxicam D-penicilamina Oro por vía parenteral Griseofulvina Naproxeno Espirolactona Interferón B Ranitidina
- 19. Lupus Eritematoso Etiología Fármacos que inducen o exacerba las manifestaciones clínicas de LES: Procainamida Hidralazina Isoniacida Clorpromacina Fenitoína Minociclina COL-3
- 20. Lupus Eritematoso Sistémico Es una enfermedad inflamatoria crónica de naturaleza autoinmune y de causa desconocida, caracterizada por la afectación de múltiples órganos y sistemas y por la presencia de ANA.
- 22. LES Manifestaciones Musculoesquelética Artralgias Tenosinovitis Miositis Necrosis aséptica
- 23. LES Manifestaciones Digestivas Peritonitis aséptica Vasculitis con perforación o hemorragia Enteropatía Pancreatitis Hepatomegalia
- 24. LES Manifestaciones Cardíacas Pericarditis Miocarditis Endocarditis de Liebman-Sack Enfermedad coronaria Vasculitis Trombosis Anticuerpos antifosfolípidos
- 25. LES Manifestaciones Renales Hematuria con cilindruria Proteinuria Síndrome nefrótico Hipertensión arterial Insuficiencia renal Clase I-normal Clase II-mesangial Clase III-glomerulonefritis proliferativa segmentaria y focal Clase IV-glomerulonefritis proliferativa difusa Clase V-glomerulonefritis membranosa Clase VI-esclerosis glomerular
- 26. LES Manifestaciones Pulmonares Enfermedad pulmonar primaria: Alteración de la función respiratoria Pleuritis Neumonitis aguda Neumonitis crónica Neumopatía intersticial Pulmón encogido Hemorragia pulmonar Hipertensión pulmonar Enfermedad secundaria: Infección Toxicidad por fármacos
- 27. LES Manifestaciones Neuropsiquiátricas Primarias: SDR orgánico cerebral Convulsiones Trastornos emocionales Parálisis de los nervios craneales Parálisis de los nervios periféricos SDR de Guillan-Barré Meningitis aséptica Mielopatía transversa Corea Ataxia cerebral Infarto cerebral Hemorragia intracraneal Secundarias : Infección Hipertensión arterial Fármacos Uremia
- 28. LES Manifestaciones en piel En el LES los cambios en la piel son parte de un alteración mucho más diseminada. 20% no presentan lesiones 20% presentan lesiones de LECD, pero sin cicatrización.
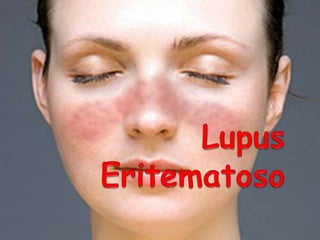
- 29. LES Manifestasiones cutáneas INESPECIFICAS ESPECIFICAS -Fotosensibilidad. -Erupción en Alas Mariposa. -Erupción discoide. -Alopecía difusa y cicatrizal. -Pápulas y placas anulares. -Placas túmidas. -Poiquilodermia. -Nódulos codos. -Induración cuello. -Erupciones liquenoides. -Eritema Polimorfo. -Vasculitis. -Vasculopatia. -Esclerodactilia. -Nódulos Reumatoides. -Calcinosis cutis. -Alopecias. -Mucinosis. -Anectoderma/cutis laxa. -Eritema anular. -Urticaria. -Ampollares. -Sweet-like. -Ulcera pierna. -Acantosis nigricans.
- 31. LES Manifestasiones cutáneas placas eritematosas, ligeramente infiltradas con pequeñas escamas. Son más comunes en la cara Pueden ser muy extensas y sin atrofia.
- 32. -Infertilidad. LES y Embarazo -Deficiencia progesterona. -Abortos espontáneos. -Maduración irregular placenta. -Óbitos. -Pre-eclampsia HELLP. -Riesgo > APP. -Riesgo > Sind Sheeham. -> riesgo muerte fetal. -> riesgo hemorragia, muerte materna. *Obligatorio Cesárea. *PPF: OTB, DIU, barrera, ritmo, minidosis.
- 33. LES Neonatal -Multiorgánica. -RN hijos madres LES, conectivopatias. -Anti-Ro, Anti-La (+). -Bloqueo A-V. -Lesiones cutáneas tipo LE Subagudo. -Trombocitopenia -Anemia hemolítica, Coombs (+). -Leucopenia. -Esplenomegalia. -Neumonitis. -Hipocalcemia. -Mielopatía. -Retraso del crecimiento. -Paso transplacentario anticuerpos antifosfolípidos
- 34. LES En Niños -LEC. -LES > fulminante. -má frecuente 5-7 a y 11-14 a. -Agudo -Dx diferencial: DM AR
- 35. LES coexiste con otras enfermedades: Enfermedad mixta del tejido conectivo Artritis reumatoide Esclerodermia Dermatomiositis SDR de Sjogren (asociado a eritema anular) Tiroiditis autoinmune Colitis ulcerosa Miastemia gravis Lique plano Alopecía areata Sarcoidosis Porfiria cutánea tarda SDR de sweet Psoriasis Dermatitis herpetiforme Acantosis nigricans Deficit del complemento Pénfigo Gota
- 36. LES Evolución y complicaciones El curso es crónico La causa más común de muerte es por fracaso renal y lesiones vasculares del SNC. El rango de supervivencia es de 10 años es de 90%.
- 38. LEC Manifestaciones Clínicas LECA No se asocia a cicatrización, salvo que se complique con una infección Evolución crónica que se correlaciona con la actividad del LES.
- 39. LEC Manifestaciones Clínicas LECA Puede ser localizado o generalizado Localizado: Generalmente en la cara No compromete los plieges nasolabiales Puede abarcar frente, mentón y región cervical en V y asociarse con una tumefacción severa
- 41. Lupus Eritematoso Cutáneo Crónico Puede ser localizado o generalizado Afectan con mayor frecuencia la cara, el cuero cabelludo(60%), las orejas, el área cervical en V y la superficie extensoras de los brazos Es raro en forma de alas de mariposa En áreas perioral se resuelven con un patron acneiforme de cicatrices deprimidas
- 45. LECC
- 46. Subtipos de LE LE profundo-LE con paniculitis
- 47. Lupus Eritematoso Cutáneo Subtipos LE asociado a sabañones y lesiones pernióticas.
- 49. Lupus Eritematoso Historia clínica Examen físico Laboratorios Histopatología Inmunohistoquímica Prueba de la banda lúpica Microscopía electrónica
- 50. CRITERIOS LES ARA -1992 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. Erupción en Alas de Mariposa. Erupción discoide. Fotosensibilidad. Ulceras orales. Artritis. Serositis. Alteraciones renales. Alteraciones neurológicas. Alteraciones hematológicas. Alteraciones inmunes. Anticuerpos antinucleares.
- 51. Anticuerpos Anticuerpos especificidad definida. Confirman diagnóstico clínico y clasificación. Determinan actividad y pronóstico enfermedad. Pueden (–) con Tx u otros.
- 52. Anticuerpos contra ADN 90%. Indicadores actividad lúpica y alto riesgo nefritis. Hipocomplementemia, banda lúpica, mal pronóstico. Otros: A. Reumatoide,Hashimoto, Graves, Waldeströn, EMTCM, AR, ES, Enf. Hepática autoinmune, Sjögren, infecciones crónicas, senectud.
- 53. Anticuerpos RNP Anti-Ro (SS-A) Anti-La (SS-B) Anti-Sm Anti-U1 RNP Anti- U2 RNP Anti-Jo.
- 55. LES ES AR Sjögren Polimiositis AR Juvenil Hepatitis cr act. Mononucleosis Inf. Lepra Lepromatosa Vasculitis Endocarditis Bact S. 90-95% 50-70% 30-50% 50% 30% 25% 50% 5-20% 5-20% 5-20% 5-20%
- 56. Lupus Eritematoso Laboratorios Los que presentan compromiso sistémico Anemia Leucopenia Trombocitopenia Aceleración de la eritrosedimentación Hipergammaglobulinemia Proteinuria Hematuria Cilindruria Creatinina y BUN séricos elevados hipocomplementemia
- 57. Factores de riesgo para desarrollar LES ANA (30-40%) Anti-DNA de cadena única Anti-Ro-SS-A Anti-La-SS-B Anemia VDRL ® Reaginina plasmática rápida ® FR (+) Hipocomplementemia Aumento de las gammaglobulinas Leucopenia
- 58. Tratamiento Lupus Eritematoso 1. Manejo clínico. 2. Manejo psicológico. 3. Terapia medicamentosa. 4. Fisioterapia y rehabilitación. 5. Cirugía.
- 59. Tratamiento Lupus Eritematoso Medidas generales: Uso ropa adecuada, gafas, sombrero, cierre ventanas, uso filtros ventanas, cambios conductas laborales. Suplemento de vitamina D.
- 60. Tratamiento Lupus Eritematoso Protección solar UV aumentan el daño de la piel LE. Se aplica en toda área foto-expuesta.
- 61. Tratamiento Lupus Eritematoso Depende del tipo LE, estadio, actividad, daño acumulado. -AINES VO, IL, tópico. -Antipalúdicos VO. -Esteroides VO, IV, Pulsos IV, IT. -Citotóxicos VO, Pulsos IV, IM, IT. -Agentes biológicos IV.
- 62. Tratamiento Lupus Eritematoso Terapia AINES AINES Inhiben prostaglandinas. Salicilatos Aspirina. Profenos. Indometacina. Fenacos. Inhibidores COX2. Aumentan riesgos desarrollo complicaciones: Renales, TGI, transaminitis, fotosensibilidad, retención líquidos,, HT, meningitis aséptica
- 63. Tratamiento Fórmula Dubois (Hahn) Manejo LES -Regimen I Esteroides orales -Regimen 2 Esteroides IV -Regimen 3 Esteroides + Citotóxicos
- 64. Tratamiento Lupus Eritematoso Antimaláricos Cloroquina, hidroxicloroquina, quinacrina. Acciones inmunológicas: Bloqueo proceso antigénico al aumentar Ph citoplasmático, inhibición actividad NK, estimulación mitogénica, impiden formación y disuelven complejos inmunes. Efectos anti-inflamatorios: Inhibición fosfolipasa A & C, antagonistas prostaglandinas, estabilización membranas lisosomales, disminuyen liberación fibronectina, bloqueo superóxidos.
- 65. Antimaláricos Efectos Adversos Cont.. Examen oftalmlógicos previos y 3/6 meses. Toxicidad ocular Depósitos corneales, keratopatía, halos alrededor fuentes luz, fotofobia. Retinopatía.
- 66. Tratamiento Lupus Eritematoso Esteroides Inducen apoptosis. Inhibición factores inflamatorios. Disminución estabilidad citoquinas, COX2. Prednisona, prednisolona, dexametasona, deflazacort. Prednisolona, dexametasona. 0.25-0.5 mg/kg/d.
- 68. Tratamiento Lupus Eritematoso Otros agentes empleados Dapsona. Talidomida. Clofazimina. Citarabina. Inmunófilos Tacrolimus, pimecrolimus,rapamicina. Mizoribine. Sales de oro. Simvastatinas. Complejos vitamínicos. Enelapril Simvastatina Retinoides. Hormonas danazol,Testosterona, DHEA, Tamoxifeno. Bromocriptina. Gammaglobulinas. Levamisol. Interferón. Timosina y timectomía. Bloqueadores FNT-a, Anakira. ATB.