Actividad grupal ekg 2
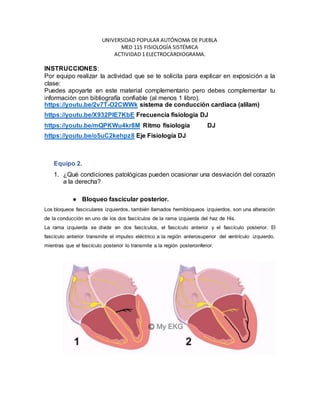
- 1. UNIVERSIDAD POPULAR AUTÓNOMA DE PUEBLA MED 115 FISIOLOGÍA SISTÉMICA ACTIVIDAD 1 ELECTROCARDIOGRAMA. INSTRUCCIONES: Por equipo realizar la actividad que se te solicita para explicar en exposición a la clase: Puedes apoyarte en este material complementario pero debes complementar tu información con bibliografía confiable (al menos 1 libro). https://youtu.be/2v7T-O2CWWk sistema de conducción cardiaca (alilam) https://youtu.be/X932PlE7KbE Frecuencia fisiología DJ https://youtu.be/mQPKWu4kr8M Ritmo fisiología DJ https://youtu.be/o5uC2kehpz8 Eje Fisiología DJ Equipo 2. 1. ¿Qué condiciones patológicas pueden ocasionar una desviación del corazón a la derecha? ● Bloqueo fascicular posterior. Los bloqueos fasciculares izquierdos, también llamados hemibloqueos izquierdos, son una alteración de la conducción en uno de los dos fascículos de la rama izquierda del haz de His. La rama izquierda se divide en dos fascículos, el fascículo anterior y el fascículo posterior. El fascículo anterior transmite el impulso eléctrico a la región anterosuperior del ventrículo izquierdo, mientras que el fascículo posterior lo transmite a la región posteroinferior.
- 2. ● Hipertrofia ventricular derecha. La hipertrofia ventricular derecha (HVD) es el engrosamiento de las paredes del ventrículo derecho secundario a una sobrecarga crónica de presión. La HVD puede ser causada por diferentes patologías que aumentan la precarga del ventrículo derecho y se asocial con una morbilidad y mortalidad significativa Infarto de miocardio de pared lateral. ● Enfermedad pulmonar aguda o crónica. Tromboembolismo pulmonar, hipertensión pulmonar, enfermedad pulmonar obstructiva crónica (EPOC), cor pulmonale. ● Síndrome de Wolff-Parkinson-White. El síndrome de Wolff-Parkinson-White describe la presencia de una vía de conducción accesoria que une las aurículas con los ventrículos asociada a cuadros de taquiarritmias. Los pacientes diagnosticados de síndrome de Wolff-Parkinson-White suelen tener un riesgo ligeramente superior de presentar muerte súbita de origen cardiaco con respecto a la población sana. Riesgo que depende de las características de la vía accesoria. Cardiopatías congénitas (dextrocardia, tetralogía de Fallot, transposición de grandes vasos, comunicaciones interventriculares e interauriculares). ● Ritmos ventriculares ectópicos (taquicardia ventricular). 2. ¿Qué condiciones patológicas pueden ocasionar una desviación del corazón a la izquierda? La desviación moderada del eje a la izquierda es entre -30° y -45°, y la desviación marcada del eje a la izquierda es entre -45° y -90°. ● Hipertrofia ventricular izquierda En los pacientes con hipertrofia ventricular izquierda (HVI) el eje del QRS puede ser normal (pero entre 0º y -30º) o desviado a la izquierda. El hallazgo más frecuente de HVI en el EKG son las ondas R altas en las derivaciones precordiales izquierdas y las ondas S profundas en las derivaciones precordiales derechas (V1-V2). También se observa un incremento de la duración del complejo QRS, mayor de 100 ms. Es frecuente encontrar depresión del segmento ST y ondas T negativas en las derivaciones laterales (I, aVL, V5 o V6). Se pueden observar signos de crecimiento auricular izquierdo con ondas P anchas (P mitrale) en las derivaciones inferiores y laterales
- 3. ● Bloqueo fascicular anterior En el bloqueo fascicular anterior existe un retraso en la activación de la región anterior del ventrículo izquierdo, lo que provoca una marcada desviación del eje a la izquierda (eje del QRS entre -45º y - 90º) sin un ensanchamiento del complejo QRS. También produce una morfología de rS en las derivaciones II, III y aVF, y una morfología de qR en las derivaciones I y aVL 4. ● Bloqueo de rama izquierda En el bloqueo de rama izquierda la duración del complejo QRS es mayor o igual a 120 ms en adultos, con una onda R ancha con melladuras o empastamientos en las derivaciones I, aVL, V5 y V6. El segmento ST y las ondas T suelen ser opuestas a la dirección del complejo QRS. La aparición de un bloqueo de rama izquierda puede cambiar el eje del QRS en el plano frontal, hacia la derecha, hacia la izquierda o en dirección superior. En algunos casos este cambio es la frecuencia cardiaca dependiente. ● Infarto de pared inferior El infarto de pared inferior es otra alteración que puede producir una desviación anormal del eje a la izquierda. En un infarto inferior las fuerzas iniciales del complejo QRS están dirigidas superiormente, provocando onda Q patológicas en las derivaciones II, III y aVF. Las ondas T negativas en las derivaciones inferiores (II, III y aVF) pueden también estar presentes en los pacientes con infarto inferior. ● Hiperpotasemia La elevación de la concentración de potasio en el plasma mayor de 6.5 mEq/L despolarizará parcialmente la membrana celular, provocando alteraciones en la generación y transmisión del estímulo. La desviación del eje a la izquierda que ocurre en la hiperpotasemia es debido al retraso de la conducción intraventricular, el mismo que causa el ensanchamiento progresivo del complejo QRS. También se produce un aumento de la duración y una disminución de la amplitud de la onda P, además de otras alteraciones como los bloqueos AV, enfermedad del nodo sinusal o ritmos de la unión. ● Enfisema La hiperexpansión de los pulmones provoca compresión externa del corazón y descenso del diafragma, con la consecuente elongación y orientación vertical del corazón. Además, la presencia del aumento del aire entre el corazón y los electrodos reduce la amplitud de los complejos QRS en las derivaciones precordiales. El bajo voltaje en las derivaciones de miembros, la desviación del eje a la derecha (>90º) o a la izquierda (más de -30º), combinado con un eje de la onda P >60º, está descrito como patognomónico para el enfisema.
- 4. ● Otras causas de desviación del eje a la izquierda Las alteraciones del eje cardiaco son raramente específicas en el diagnóstico de las cardiopatías congénitas. La comunicación interauricular de tipo ostium primum y el canal auriculoventricular pueden ser causa de desviación del eje a la izquierda. La desviación del eje a la izquierda también se puede ver en los altos grados de preexcitación, en la taquicardia ventricular, durante la espiración, el embarazo, la ascitis, etc. ● Variantes de la normalidad El eje del QRS tiene a desviarse a la izquierda al aumentar la edad. La desviación izquierda del eje del QRS con la edad es especialmente prevalente en personas con sobrepeso y es más pronunciada en hombres ancianos y obesos que en mujeres ancianas y obesas. Existe una asociación entre el eje del QRS y el peso corporal, las personas con sobrepeso tienden a tener un eje más a la izquierda. La mayoría de los pacientes obesos sin enfermedad cardiaca clínica tienen EKG normales con un eje cardiaco que se va desviando a la izquierda a medida que aumenta la obesidad 3. ¿Qué derivaciones se verán afectadas si el eje del corazón se encuentra horizontal (0°)? Explica qué variaciones se verían en las ondas electrocardiográficas En el plano horizontal, las desviaciones del eje suele traducir crecimiento de las cavidades, de forma que la hipertrofia de ventrículo derecho produce dextrorrotación y los crecimientos del ventrículo izquierdo levorrotación o desviación antihoraria. Otras causas de dextrorrotación son los infartos posteriores y los bloqueos completos de la rama derecha del haz de His; y de levorrotación los infartos anteriores.
- 5. 4. ¿Qué variaciones electrocardiográficas se presentan de forma normal desde la derivación aVR y por qué deben registrarse de esta manera? aVR es ubicado en el lado superior derecho del corazón, por ello el complejo QRS en aVR se visualiza de manera negativa en el ECG dado que este complejo ocurre en la excitación ventricular y el electrodo del lado derecho se encuentra alejado del corazón dando como resultado valores negativos, sin embargo Las ondas P son siempre positivas en todas las derivaciones, excepto a VR. Hallar una onda P negativa en DI es indicador de que se ha producido una equivocación en la colocación de los electrodos (inversión del electrodo del brazo derecho en el izquierdo y viceversa) o una dextrocardia, en este caso aparecen ondas P negativas en todas las derivaciones izquierdas DI, aVL, V6 , y se positiviza en aVR. 5. ¿Qué derivaciones se verán afectadas si el eje del corazón se encuentra con tendencia a la derecha?. En 120o explica qué variaciones se verían en las ondas electrocardiográficas Análisis vectorial de la desviación del eje hacia la derecha debida a hipertrofia del ventrículo derecho. El ECG de la figura 12-13 muestra una desviación intensa del eje hacia la derecha, hasta un eje eléctrico de 170°, que es 111° hacia la derecha del eje medio del complejo QRS ventricular normal de 59°. La desviación del eje hacia la derecha que se muestra en esta figura estaba producida por hipertrofia del ventrículo derecho como consecuencia de una estenosis congénita de la válvula pulmonar. También se puede producir desviación del eje hacia la derecha en otras cardiopatías congénitas que producen hipertrofia del ventrículo derecho, como tetralogía de Fallot y comunicación interventricular. La angulación del corazón hacia la derecha hace que el eje eléctrico medio de los ventrículos se desplace hacia la derecha. Este desplazamiento ocurre: 1) al final de una inspiración profunda; 2) cuando una persona está de pie, y 3) normalmente en personas altas y de hábito asténico, cuyos corazones cuelgan hacia abajo.
- 6. 6. ¿Qué es una fibrilación auricular y cómo se observa en el trazo electrocardiográfico? La fibrilación auricular es la frecuencia cardíaca acelerada e irregular que puede aumentar el riesgo de sufrir un accidente cerebrovascular, insuficiencia cardíaca y otras complicaciones relacionadas con el corazón.Durante la fibrilación auricular, las dos cavidades superiores (aurículas) del corazón laten de forma caótica e irregular, sin coordinar con las dos cavidades inferiores (ventrículos) del
- 7. corazón. Los síntomas de fibrilación auricular generalmente comprenden palpitaciones, dificultad para respirar y debilidad. Los episodios de fibrilación auricular pueden ser intermitentes, o bien se puede presentar fibrilación auricular constante que puede requerir tratamiento. El mecanismo de la fibrilación auricular se produce sólo en la masa del músculo auricular en lugar de en la masa ventricular. Deterioro del bombeo de las aurículas durante la fibrilación auricular: las aurículas tampoco bombean sangre en la fibrilación auricular, por tanto, las aurículas dejan de ser útiles como bombas de cebado de los ventrículos. Aun así, la sangre fluye pasivamente a través de las aurículas hacia los ventrículos y la eficiencia del bombeo ventricular solo disminuye un 20 a 30% ● Electrocardiograma en la fibrilación auricular Durante la fibrilación auricular se propagan numerosas pequeñas ondas despolarizantes en todas direcciones a través de las aurículas. Como las ondas son débiles y muchas de ellas tienen polaridades opuestas en cualquier momento dado, habitualmente casi se neutralizan completamente entre sí.. En el ECG se observa ausencia de ondas P de las aurículas o solo un registro ondulante fino de alta frecuencia y de muy bajo voltaje. Los complejos QRS-T son normales salvo que haya alguna patología de los ventrículos.
- 8. ● Tratamiento con electrochoque de la fibrilación auricular. Esta fibrilación al igual que la ventricular se puede convertir de nuevo en un ritmo normal mediante electrochoque, la técnica empleada es: pasa de un único choque eléctrico intenso a través del corazón, que hace que todo el corazón entre en un periodo refractario durante algunos segundos; con frecuencia después se produce un ritmo normal si el corazon escapar de generar un ritmo normal. 7. ¿Qué es una fibrilación ventricular y cómo se observa en el trazo electrocardiográfico? La fibrilación ventricular se debe a impulsos cardíacos que se producen de manera errática en el interior de la masa muscular ventricular, estimulando primero una porción del músculo ventricular, después otra porción, después otra, y finalmente retro alimentándose a sí mismos para reexcitar el mismo músculo ventricular una y otra vez, sin interrumpirse nunca. Cuando ocurre este fenómeno, muchas porciones pequeñas del músculo ventricular se están contrayendo al mismo tiempo, de la misma manera que otras muchas porciones se están relajando. Así, nunca hay una contracción coordinada de todo el músculo ventricular a la vez, lo que es necesario para un ciclo de bombeo del corazón. 8. ¿Qué variaciones podemos observar en el EKG si existe un bloqueo auriculoventricular de 1er grado? En el bloqueo AV de primer grado se produce un retraso en paso del estímulo por el nodo AV o el sistema His-Purkinje, retrasando la aparición del complejo QRS. La alteración característica en el electrocardiograma es la prolongación del intervalo PR (mayor de 0.20 s), con QRS estrecho de no existir otra alteración. Además, en el bloqueo auriculoventricular de primer grado no existe interrupción de la conducción AV, por lo que toda onda P es seguida de un complejo QRS, a diferencia de los bloqueos AV de mayor grado.
- 9. 9. ¿Qué variaciones podemos observar en el EKG si existe un bloqueo auriculoventricular de 2° grado? ● El bloqueo de tipo I se caracteriza por la prolongación progresiva del intervalo PR hasta que se pierde un latido ventricular y se sigue del reinicio del P-R y de la repetición del ciclo anómalo. Un bloqueo de tipo I está causado casi siempre por la anomalía del nódulo AV. En la mayoría de los casos, este tipo de bloqueo es benigno y no necesita ningún tratamiento específico. ● En el bloqueo de tipo II suele existir un número fijo de ondas P no conducidas por cada complejo QRS. Por ejemplo, un bloqueo 2:1 implica que existen dos ondas P por cada complejo QRS. En otras ocasiones pueden desarrollarse ritmos de 3:2 o 3:1. El bloqueo de tipo II está provocado generalmente por una anomalía del haz del sistema de His-Purkinje y podría requerir la implantación de un marcapasos para evitar la progresión a un bloqueo completo y un paro cardíaco. 10.¿Qué variaciones podemos observar en el EKG si existe un bloqueo auriculoventricular de 3° grado? También conocido como bloqueo AV completo. ● Cuando la situación que produce un deterioro de la conducción en el nódulo AV o en el haz AV es grave se produce un bloqueo completo del impulso desde las aurículas hacia los ventrículos. En esta situación los ventrículos establecen espontáneamente su propia señal, que habitualmente se origina en el nódulo AV o en el haz AV distal al bloqueo. Por tanto, las ondas P se disocian de los complejos QRS-T, Obsérvese que la frecuencia del ritmo de las aurículas de este ECG es de aproximadamente 100 latidos/min, mientras que la frecuencia del latido ventricular es menor de 40 por minuto. Además, no hay relación entre el ritmo de las ondas P y el de los complejos QRS-T porque los ventrículos han «escapado» del control de las aurículas y laten con su propia frecuencia natural, que está controlada la mayoría de las veces por las señales rítmicas que se generan distales al el nódulo AV o al haz AV en el que se produce el bloqueo.
- 10. BIBLIOGRAFÍA: Coloca las citas de las fuentes bibliográficas consultadas en la resolución de esta práctica. 1. Guyton, A. C. (2019). Guyton y Hall Tratado de Fisiología Médica. Barcelona: ELSEVIER. 2. My EKG, La web del Electrocardiograma. (s. f.). My EKG. Recuperado 21 de septiembre de 2021, de https://www.my-ekg.com/ 3. Palma, J. L. (2016). ELECTROCARDIOGRAFIA PARA NO ESPECIALISTAS. José Luis Palma Gámiz. 4. Dj, F. (2020, 2 febrero). Electrocardiograma: Determinar el eje eléctrico [Vídeo]. YouTube. https://www.youtube.com/watch?v=o5uC2kehpz8&feature=youtu.be 5. Dj, F. (2019, 12 diciembre). Electrocardiograma: Determinar el ritmo [Vídeo]. YouTube.