Curso F.P. de Imagen para el Diagnóstico - Presentación de Resonancia Magnética para Linfangiografía
- 1. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR
- 2. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR El primero en describir los canales del sistema linfático fue Gaspare Aselli, médico italiano del siglo XVII, a partir de la vivisección de perros.
- 3. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Pero fueron Kinmonth et al. los que por primera vez demostraron en el siglo XX su existencia tras inyectar colorante azul subcutáneo.
- 4. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR A partir de ahí, hubo varios avances en las técnicas de imagen para identificar y visualizar el sistema linfático y sus patologías. Linfangiografía Gammagrafía linfática
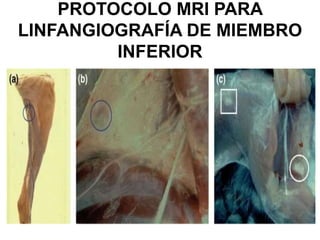
- 5. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Vamos a ver una linfangiografía con Resonancia Magnética para un caso de linfedema secundario tras cirugía y tratamiento de radioterapia para un carcinoma de endometrio.
- 7. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR ¿Qué son los ganglios linfáticos? Dentro del Sistema Inmunitario tenemos órganos primarios como médula ósea y timo donde se producen y maduran los linfocitos a partir de la célula madre pluripotencial. En la médula se diferencian los linfocitos B y en el timo los T.
- 8. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR ¿Qué son los ganglios linfáticos? Luego tenemos los órganos secundarios como el bazo y los ganglios linfáticos, donde tiene lugar la respuesta inmunitaria. Para dejarlo más claro: Los órganos primarios son la ‘’fábrica de inmunidad’’ y los secundarios son el ‘’lugar de trabajo’’.
- 9. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR ¿Qué son los ganglios linfáticos? El sistema linfático se desarrolla posteriormente al cardiovascular en forma de 5 sacos: 2 yugulares 2 ilíacos 1 retroperitoneal Cisterna del quilo Además, aparecerían numerosos canales (vasos linfáticos) comunicándolos y drenando la linfa en cabeza, cuello, extremidades y pared corporal. La linfa es el líquido de los vasos linfáticos que proviene del exceso de líquido que va desde los capilares hasta el espacio intersticial, se recoge y circula por los vasos linfáticos y luego se vuelca en las venas subclavias. Por tanto, si uno de esos vasos linfáticos se obstruyera, el líquido recogido se acumularía produciendo la hinchazón de la zona (edema).
- 10. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Indicaciones: Para diagnosticar el linfedema podemos apoyarnos en pruebas complementarias para comprobar el carácter linfático del edema, como: Análisis de sangre para descartar causas sistémicas. Eco-Doppler para diagnosticar anomalías linfáticas, arteriales y venosas. Y Resonancia Magnética para valorar el compartimento subfascial, visualizar vasos linfáticos retroperitoneales en el reflujo quiloso y linfangiografía por RM con inyección intradérmica de contraste paramagnético.
- 11. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Indicaciones: Se aplicó linfangiografía con Resonancia Magnética para visualizar los ganglios y vasos linfáticos con una intensidad de 1,5 Teslas: Para una mujer de 52 años que presentaba una hinchazón progresiva de su pierna izquierda (5 años de duración) tras una histerectomía radical y radioterapia para cáncer de endometrio. Se visualizaron con éxito los vasos linfáticos (además de una ligera sombra del sistema venoso).
- 12. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Indicaciones: Ya hemos visto que una causa frecuente de linfedema es el relacionado con el cáncer de mama. La remisión de linfedema de MS es de 2,5 años mientras que la de MI tiene una media de 13,5 años, lo que sugiere que está infradiagnosticado y hay una necesidad de mejorar el diagnóstico en este campo. El edema de MI puede aparecer por insuficiencia cardíaca congestiva, hipoalbuminemia, insuficiencia renal y hepatopatía avanzada. Cuando aparece por linfedema puede ser más difícil de diagnosticar y lleva la prolongación de los síntomas y aparición de complicaciones
- 13. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Preparación del paciente: El paciente deberá firmar el consentimiento informado tras habérsele explicado el procedimiento. Se pedirá al paciente que vista una bata de hospital o ropa sin cremalleras metálicas para que se acueste sobre una mesa estrecha para el estudio. Si el paciente sufre de claustrofobia se le puede administrar sedacióno la opción de RM abierta. Se le explicará que es necesario colocar antenas y utilizar contraste intravenoso para mejorar la calidad de imagen. Para el uso de Gadolinio se deberá verificar que el paciente no sufre de insuficiencia renal. El paciente no podrá realizar el estudio en caso de que lleve: Implante coclear, clips para aneurisma cerebral y marcapasos entre otros; debido al enorme campo magnético creado durante la Resonancia. Tampoco se permitirá la entrada a la sala con objetos como: Joyas metálicas, relojes, tarjetas de crédito, cremalleras, dentaduras, pinzas y horquillas para el pelo, navajas, y ojos de cristal.
- 14. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Posición del paciente: El paciente, ya con la bata, se subirá a una mesa estrecha para el estudio en posición decúbito supino con los pies hacia el imán. Le indicaremos la importancia de permanecer quieto durante el estudio. Se le pueden ofrecer cascos como protección auditiva. También se pueden colocar almohadas y mantas por comodidad. Se mantendrá el contacto con intercomunicador. El paciente estará colocado en la bobina principal y se colocarán bobinas periféricas sobre piernas y dos sobre abdomen y pecho. El rayo central irá sobre la mitad de la parte baja de la pierna.
- 15. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Contraste utilizado: Compuesto activo: Gadopentetato de dimeglumina o Gadoterato de Meglumina, con nombre comercial: Magnevist o Dotarem, marca: Bayer o Guerbet. El gadolinio es un metal lantánido paramagnético que en forma libre es tóxico por lo que va unido a un quelante. Tras su administración, se distribuye por el espacio extracelular y es eliminado vía renal. Su vida media es de 90 minutos y en 24 horas se ha eliminado más del 95%. Tiene baja incidencia de efectos adversos pero en caso de insuficiencia renal se ha observado una relación de la exposición a este tipo de contrastes con la Fibrosis Sistémica Nefrogénica
- 16. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Contraste utilizado: La fibrosis sistémica nefrogénica (FSN) consiste en la aparición de fibrosis cutánea, contractura muscular y reducción de movilidad de las articulaciones. Puede afectar a cualquier otro órgano como pulmones, corazón, … La enfermedad es progresiva, no tiene tratamiento curativo eficaz y se asocia con un incremento de la mortalidad de los pacientes. La incidencia es de un 4% en pacientes con insuficiencia renal expuestos al contraste. La prevención es la mejor y única medida para evitarlo. Si no es posible evitar el estudio, se usará la dosis mínima recomendada y se esperará una semana entre resonancias. Aunque la hemodiálisis puede eliminarlo del plasma, no se ha demostrado que elimine el depositado en tejidos.
- 17. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Contraste utilizado: Antes de administrar el contraste se inyectó 0,5 ml de lidocaína subcutánea al 2% entre el primer y el segundo espacio metatarsiano con una aguja de 24 Gauges. Además, se administrará el doble de suero que de contraste.
- 18. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Centraje: Con el paciente en decúbito supino y los pies hacia el imán, se le posiciona sobre la bobina espinal y se coloca la bobina de 8 canales sobre la zona de estudio. Manos sobre el abdomen y piernas juntas. Se aseguran las bobinas con cinchas. Se centra el láser sobre la mitad del muslo. Se recomienda tomar un localizador de 3 planos iniciales para situar y planear las secuencias.
- 19. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIORRango: El Campo de Visión debe ser lo suficientemente amplio como para abarcar todo el muslo junto a las articulaciones de cadera y rodilla.
- 20. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Antena: También llamadas bobinas. Se utilizan para enviar pulsos de RF que excitan el corte concreto de la anatomía que queremos estudiar y para recoger la señal emitida por los tejidos incluidos en ese corte. Es importante colocar la antena para que la zona a explorar quede completamente englobada en el área de recepción de la antena. Usamos una antena de cuerpo de elementos concadenados o ‘’Phase array’’ de 8 canales que consiste en un conjunto de antenas de superficie que se activan o desactivan según las necesidades y dan un gran campo de visión. Cerramos la antena, desplazaremos la tabla y centraremos con el láser que hacemos coincidir con el centro de la antena. Confirmamos el centraje en el botón correspondiente y la mesa avanza hasta posicionarse en el centro del imán.
- 21. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Anatomía: El ganglio está rodeado de una cápsula rica en colágeno. En su interior hay 3 compartimentos diferenciados: Corteza: Parte externa con agregados de linfocitos B (folículos). Paracorteza: Más profunda que la corteza, con linfocitos T. Médula: En el centro del ganglio y se continúa con el hilio. Se suelen localizar agrupados en cadenas gangliolares como la cadena axilar, la inguinal, cervicocefálica, torácica y abdominopélvica.
- 22. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Localizados en el tejido subcutáneo, superficiales a la fascia lata. Se disponen inferiormente al ligamento inguinal y junto a la vena safena mayor.
- 23. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Se disponen medialmente a la vena femoral
- 24. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Anatomía: Aquí veríamos un edema subcutáneo moderado en ingle y muslo izquierdo además de múltiples ganglios linfáticos inflamados.
- 25. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIORAnatomía: Aquí veríamos un corte sagital de la fosa poplítea izquierda con 2 ganglios anteriores al paquete neurovascular. A veces, el primer sitio de patología ganglionar puede ser la fosa poplítea.
- 26. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Anatomía: Aquí veríamos ganglios linfáticos en ingle izquierda y en fosa poplítea, además de edema subcutáneo en miembro inferior izquierdo.
- 27. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Inmovilización: Es importante que el paciente permanezca inmóvil durante el estudio por lo que utilizaremos cinchas para asegurar una posición estable durante el procedimiento. Hay distintos tipos en el mercado.
- 28. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Secuencia: T2 STIR Coronal y Axial (es una variante de la secuencia de Inversión- Recuperación usada para aumentar el contraste o suprimir la señal de algún tejido). T1 TSE Axial y Coronal (está basada en la Spin-Eco 90º+180º)
- 29. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIOR Secuencia: 3D Eco de gradiente: Secuencias de resonancia magnética que emplean una angulación del spin inferior a 90º, generándose la sincronización en la fase de los spines mediante la aplicación de gradientes alternativos, uno frente al otro. TR: 4 TE: 1.9 TI:7 Ancho de Banda: 62,5 kHz
- 30. PROTOCOLO MRI PARA LINFANGIOGRAFÍA DE MIEMBRO INFERIORBibliografía: ‘’Nephrogenic systemic fibrosis and gadolinium contrast agents’’ Cristina Aguilera y Antonia Agustí Servicio de Farmacología Clínica, Fundació Institut Català de Farmacologia, Hospital Universitari Vall d’Hebron, Barcelona, España. Univesitat Autònoma de Barcelona, Barcelona, España. ‘’Embriología médica con orientación clínica’’ T.W. Sadler PhD, Consultor en prevención de defectos congénitos. 10ª Edición, editorial Panamericana. ‘’Anatomía Humana’’ Juan A. García-Porrero y Juan M. Hurlé Catedráticos de Anatomía y Embriología Humana del departamento de Anatomía y Biología Celular de la facultad de Medicina de Santander. 1ª Edición, editorial McGraw-Hill Interamericana. ‘’Technical note: MRI lymphangiography of the lower limb in secondary lymphedema’’ Ravindra B Kamble, Roshan Shetty, N Diwakar, and G Madhusudan, US National Library of Medicine National Institutes of Health. ‘’Lymphatic malformation is a common component of Klippel-Trenaunay syndrome’’ Ning-Fei Liu, MD, PhD,aQing Lu, MD,band Zhi-Xin Yan, MD,aShanghai, China