6. OTITIS.pptx.pdf
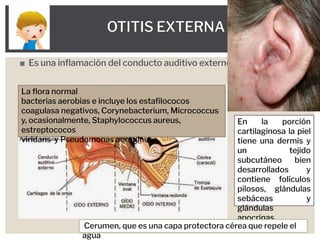
- 1. ◼ Es una inflamación del conducto auditivo externo OTITIS EXTERNA En la porción cartilaginosa la piel tiene una dermis y un tejido subcutáneo bien desarrollados y contiene folículos pilosos, glándulas sebáceas y glándulas apocrinas. Cerumen, que es una capa protectora cérea que repele el agua La flora normal bacterias aerobias e incluye los estafilococos coagulasa negativos, Corynebacterium, Micrococcus y, ocasionalmente, Staphylococcus aureus, estreptococos viridans y Pseudomonas aeruginosa
- 2. ◼ P. aeruginosa ETIOLOGÍA Humedad excesiva Sequedad Traumatismo s Impactación del cerumen Enfermedade s dermatológic as
- 3. Dolor agudo (otalgia) El prurito suele aparecer antes que el dolor Hipoacusia conductiva • Edema • Secreciones serosas purulentas • Engrosamiento de la piel MANIFESTACIONES CLÍNICAS
- 4. Edema CAE Eritema Otorrea espesa Cerumen MT Ganglios linfáticos palpables y dolorosos Parálisis facial, anomalías de otros nervios craneales, vértigo y/o hipoacusia neurosensoria Otitis externa necrosante Inmunosupresió n o malnutrición grave
- 5. Forunculosis • Tumefacción localizada del conducto limitada a un solo cuadrante Otitis media • Tímpano puede estar perforado, intensamente retraído o abultado e inmóvil; la audición suele estar afectada. Mastoiditis • Pliegue retroauricular está borrado, mientras que en la otitis externa este pliegue suele estar mejor conservado DIAGNÓSTICO
- 6. Los preparados óticos tópicos que contienen ácido acético con o sin hidrocortisona, o neomicina Polimixina e hidrocortisona Se puede insertar una mecha en el conducto auditivo y aplicar las gotas tópicas sobre ella 3 veces al día durante 24-48 horas. Cuando el dolor es muy intenso puede ser necesaria la administración de analgésicos por vía oral En los casos de otitis externa aguda grave asociada a linfadenitis y fiebre puede estar indicada la administración de antibióticos por vía oral o parenteral Otomicosis: cotrimazol o nistatina TRATAMIENTO
- 7. ◼ La profilaxis más eficaz consiste en la instilación de alcohol diluido o ácido acético (al 2%) inmediatamente después de nadar o del baño. ◼ Durante un episodio agudo de otitis externa los pacientes no deben practicar natación y los oídos deben estar protegidos del agua durante el baño. ◼ Se puede utilizar un secador de pelo para eliminar la humedad del oído después de nadar como método de prevención. PREVENCIÓN
- 8. ◼ La otitis media aguda (OMA) corresponde a un proceso séptico-inflamatorio del recubrimiento mucoperióstico del oído medio y/o mastoides OTITIS MEDIA AGUDA
- 9. Las cifras máximas de incidencia y prevalencia de OM se producen los 2 primeros años de vida. La OM también es la causa más frecuente de hipoacusia en la infancia. La OM tiene una tendencia a la cronicidad y la recidiva. Cuanto antes sufra un niño en su vida el primer episodio de otitis, mayor será el grado de problemas posteriores en forma de frecuencia de las recidivas, gravedad y persistencia de derrame en el oído medio. Puede ser difícil establecer un diagnóstico exacto de OMA en lactantes y niños pequeños
- 10. • 63-85% de los niños a los 12 meses • 66-99% a los 24 meses • Después de los 2 años la incidencia y la prevalencia de OM disminuyen progresivamente Eda d • Es mayor en niños que en niñas Sex o • Especialmente prevalente y grave entre los nativos americanos Raz a EPIDEMIOLOGÍA
- 11. • Presentan una tendencia a concentrarse en determinadas familias Antecedentes genéticos • Hacinamiento, las condiciones higiénicas limitadas, la alimentación deficiente, el acceso limitado a la asistencia sanitaria y los escasos recursos para el cumplimiento de las prescripciones médicas Nivel socioeconómico • Efecto protector Lactancia materna frente a leche artificial • La exposición pasiva de los lactantes al humo del tabaco, como los niveles de cotinina Exposición al humo del tabaco • Grado de exposición repetida a otros niños Exposición a otros niños • Meses fríos y las menores durante los meses cálidos Estación del año • Paladar hendido submucoso, hendidura palatina, anomalías craneofaciales y Sd. de Down Anomalías congénitas • Uso de chupones Otros factores
- 12. Hay tres patógenos que predominan en la OMA: Streptococcus pneumoniae Haemophilus influenzae no tipificable Moraxella catarrhalis Otros patógenos son estreptococos del grupo A, Staphylococcus aureus y microorganismos gramnegativos. En los recién nacidos y en los lactantes muy pequeños hospitalizados se encuentran con mucha frecuencia S. aureus y microorganismos gramnegativos ETIOLOGÍA
- 13. ◼ La patogénesis es multifactorial, jugando un rol primordial la ventilación de la trompa de Eustaquio, la madurez del sistema inmune del niño y factores ambientales. FISIOPATOLOGÍA Inflamación de la trompa de Eustaquio Cuadro respiratorio alto Rinofaringe Liberación de interleukinas Vasodilatació n Aumento de la presión retro timpánica
- 15. •Otalgia 🡪 irritabilidad, cambios en hábitos de sueño o de alimentación, el niño se da tirones de la oreja •Fiebre •Otorrea purulenta (Rotura de membrana timpánica) Lactantes y niños pequeños • Asintomático 🡪 se descubre en un reconocimiento médico rutinario • Asociado a una hipoacusia 🡪 alteraciones del habla (unilateral o leve) • Alteraciones del equilibrio • Sensación de plenitud del oído Pueden haber síntomas sistémicos y de afectación de vías respiratorias altas
- 16. EXPLORACIÓN DEL TÍMPANO CABEZALES DE OTOSCOPIO - Quirúrgico: lente y fuente de luz abierta - Diagnóstico: lente mayor, fuente de luz cerrada, resalte y manguito de goma Permite acceso fácil de instrumentos del examinador al CAE y a la MT Extracción de cerumen o restos del CAE Timpanocentesis o Miringotomía
- 17. ¿Cómo debe ser la exploración con el Otoscopio? Cavidad aérea del cabezal del otoscopio, el manguito y la perilla de goma, el espéculo y la porción proximal del conducto auditivo externo CÁMARA AÉREA HERMÉTICA Procedimiento 🡪 realizarse con el mínimo dolor posible Porción externa del CA molestias escasas Porción cercana al tímpano 🡪 abrasión cutánea y dolor. Usar espéculos con la punta de goma o espéculos plásticos con la punta recubierta de una funda de goma.
- 18. Limpieza del conducto auditivo externo PADRES 🡪 bastoncillos de algodón 🡪 impactación del cerumen Impide visualizar la MT NIÑOS < DE 5 AÑOS NIÑOS DE 5 AÑOS, Lavado Extracción mecánica Observación directa o cabezal quirúrgico empleando una cucharilla de oído o una cánula de aspiración de oído (n.° 5 o ° 7) de French Decúbito prono
- 19. Hallazgos Otoscópicos en el Tímpano PARS TENSA PARS FLACCIDA CONTORN O Cóncavo COLOR Normal: gris perla Normal: más vascular Eritema 🡪 inflamación o infección TRANSLU CIDEZ Translúcida Translúcida CAMBIOS ESTRUCT URALES Congestión o abombamiento o una retracción extrema Cicatrices, las perforaciones y las bolsas de retracción MOVILIDA D Móvil Móvil • BLANCURA: Fibrosis o derrame de la cavidad del OM • AMBARINO, AMARILLO • PÁLIDO, AZULADO 🡪 Derrame • OPACIDAD: normal en los primeros meses, pero luego indica fibrosis o derrame subyacente
- 20. Interpretación Si la MT está perforada la ausencia total de movilidad se asocia a DOM. Si no hay perforación el hallazgo más comun de DOM es la afectacion de la movilidad ABOMBAMIENTO es el hallazgo más específico de OMA (97%) pero su especificidad es menor (51%)
- 21. DIAGNÓSTICO Directrices de 2013 de la Academia Americana de Pediatría para el diagnóstico de OMA Un abombamiento moderado o intenso de la MT u otorrea de inicio reciente no causada por otitis externa Un abombamiento leve de la MT y otalgia o eritema intenso de reciente aparición (<48 h) El diagnóstico de OMA no debe realizarse en niños sin DOM. La OMA y la OMD pueden evolucionar de la una a la otra sin una clara diferencia en los hallazgos físicos Las resistencias bacterianas obligan a la distinción entre OMA y OMD, debido a que la OMD sin infección no requiere antibióticos
- 22. DIFERENCIACIÓN ENTRE OMA Y OMD OTITIS MEDIA AGUDA OTITIS MEDIA CON DERRAME Otorrea purulenta de reciente aparición 🡪Indicativa de OMA Ambas se acompañan de signos físicos de DOM 🡪 2 o 3 anomalías de MT: • Coloración blanca, amarilla, ambarina o azulada • Opacificación mayor (que en la fibrosis) • Movilidad disminuida o ausente. • Si existiese DOM debe haber congestión o abombamiento con depresión central en lugar de un orificio • Miringitis bullosa • Niveles hidroaéreos, como burbujas de aire perfiladas por pequeñas cantidades de líquido • Otalgia (intensa) con repercusión clínica marcada • Abombamiento escaso, más bien hay el tímpano está retraído
- 24. Timpanometría También denominada prueba de inmitancia acústica Ofrece una evidencia objetiva de la presencia o ausencia de DOM A través de la información sobre la distensibilidad de la MT en términos electroacústicos Fibrosis o una acumulación de líquido en el oído medio, 🡪 reducen su distensibilidad Se registra un aplanamiento de la curva del timpanograma Gradiente relativamente pronunciado Curvas «planas» Cierta disminución de la curva / gradiente suave
- 25. PREVENCIÓN Evitar la exposición a personas con infección respiratoria Estrategias de vacunación adecuada contra neumococos y la gripe Evitar ambientes con humo de tabaco y emplear lactancia materna
- 26. INMUNOPROFILAXIS Vacuna antineumocócica conjugada heptavalente (PCV7) •Contiene los serotipos serotipos: 4, 6B, 9V, 14, 18C, 19F y 23F Vacuna 13-valente antineumocócica conjugada de polisacárido-proteína (PCV13) •7 serotipos incluidos en la vacuna PCV7 + 6 serotipos adicionales (serotipos 1, 3, 5, 6A, 7F y 19A) •El 19 A es más invasivo La profilaxis antibiótica está indicada en la OMA recurrente Se realiza con amoxicilina a 20 mg/kg/día en una sola dosis durante los meses de invierno. Facilita las resistencias bacterianas por la selección de cepas intermedias y resistentes. Por esto por lo que su uso es muy controvertido.
- 27. TRATAMIENTO SINTOMÁTICO: • El tratamiento de elección en todos los casos es la analgesia, siendo suficiente ibuprofeno (5-10 mg/kg c/d 8 horas) o paracetamol (10-15 mg/kg c/d 6 horas). ANTIBIÓTICOTERAPIA: • No existe consenso en el uso de antibióticos en esta enfermedad • Debido a que las complicaciones pueden ser graves, hay revisiones en curso para definir qué pacientes son susceptibles de ser observados y cuáles deben recibir antibióticoterapia y cuál antibiótico debe prescribirse.
- 28. MANEJO CON ANTIBIOTICOTERAPIA De acuerdo con la revisión del consenso de AAP del 2013 INDICACIÓN DE ANTIBIOTICOTERAPIA: • Pacientes < 6 meses • Otitis severa (bilateral o unilateral) • Otalgia moderada o severa de más de 48 horas de evolución y fiebre mayor o igual a 39º C • Niños menores de 24 meses con otitis media aguda bilateral no severa (otalgia leve < DE 48 HORAS CON FIEBRE < 39º C) GRUPO SUSCEPTIBLE DE SER OBSERVADOS O TRATADOS INICIALMENTE CON ANTIBIÓTICOS: • Pacientes entre 6 y 23 meses con OMA unilateral leve (otalgia leve < 48 HORAS Y Tº < 39 ºC) y los pacientes mayores de 24 meses con OMA uni o bilateral sin síntomas de severidad Uso de antibióticos si el cuadro no se resuelve o empeora en las próximas 48-72 horas
- 29. PRIMERA LÍNEA • Amoxicilina en dosis de 80-100mg/kg/día cada 8 horas, 5 – 7 días ALTERNATIVA AL TRATAMIENTO INICIAL • Agravamiento a las 72 horas siguientes y recaída en los primeros 7 días. • Amoxicilina más inhibidores de B-lactamasa , 90mg/Kg/d con 6.4mg/kg/d , repartida cada 8 horas, 7-10 días • Si no hay respuesta a las 48 o 72 horas, está indicado timpanocentesis y tratamiento según tinción de Gram, cultivo y antibiograma SI FRACASA EN TRATAMIENTO ANTERIOR • Ceftriaxona IM 50 mg/kg/día, 3 días • Si no hay respuesta 🡪 timpanocentesis y tratamiento según tinción de Gram, cultivo y antibiograma
- 30. ALERGIA A LA PENICILINA • REACCIÓN NO ANAFILÁCTICA: Cefpodoxima proxetilo 10 mg/kg/día o cefuroxima axetilo 30 mg/kg/día, 5- 10 días ALERGIA A LA PENICILINA • REACCIÓN ANAFILÁCTICA: • Azitromicina: Niños 10-15 kg: 100 mg/kg/día por 3 días Niños 16-25 kg: 200 mg/kg/día por 3 días Niños 26-35 kg: 300 mg/kg/día por 3 días Niños 36-45 kg: 400 mg/kg/día por 3 días • Claritromicina, 7,5 MG/KG/12 h, 3 días