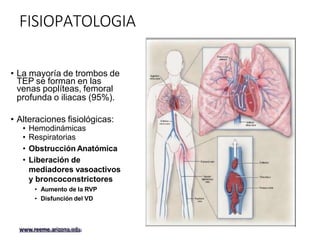
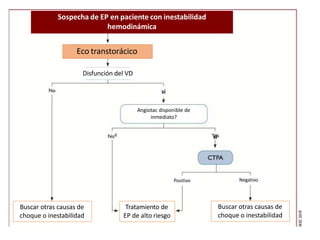
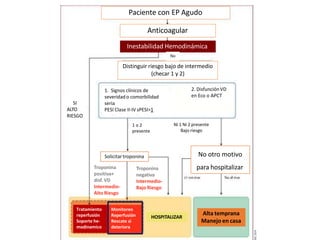
Este documento trata sobre la Enfermedad Tromboembólica Venosa Pulmonar (ETVP). La ETVP incluye la Trombosis Venosa Profunda y la Tromboembolia Pulmonar, y es una de las principales causas de morbilidad y mortalidad en pacientes hospitalizados. La ETVP puede presentarse de forma aguda y potencialmente mortal, o de forma menos grave. El diagnóstico se basa en la clínica, factores de riesgo, dímero D, radiografía de tórax y angio-TC. El tratamiento inclu