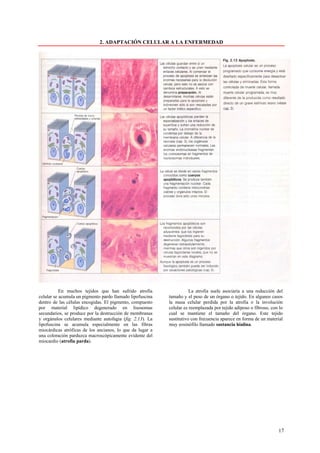
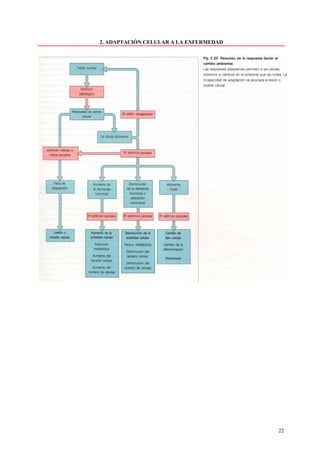
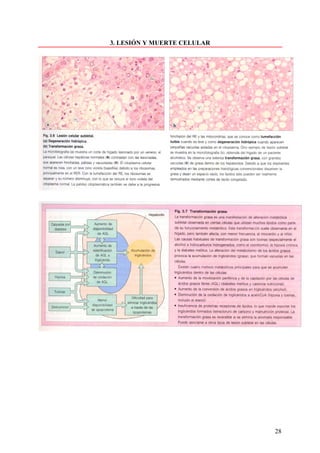
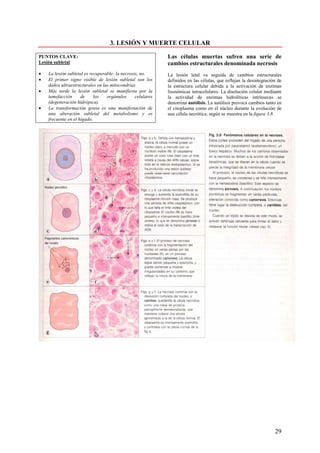
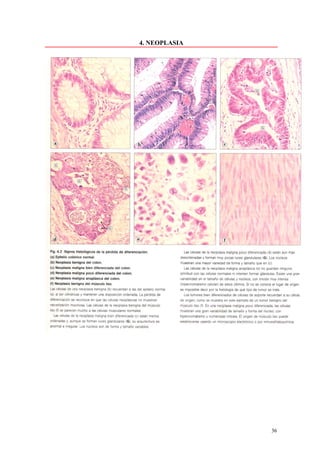
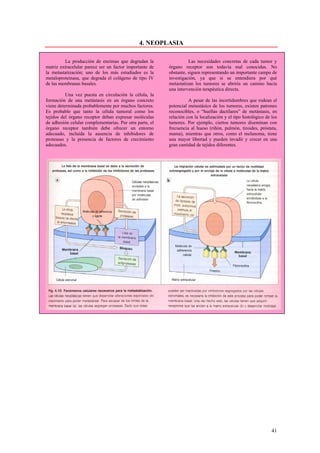
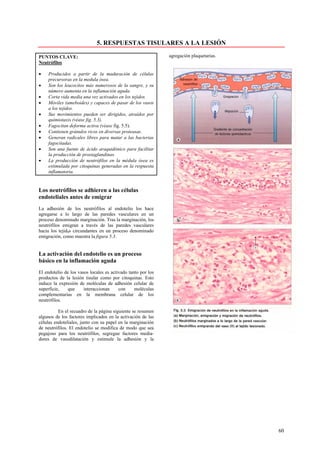
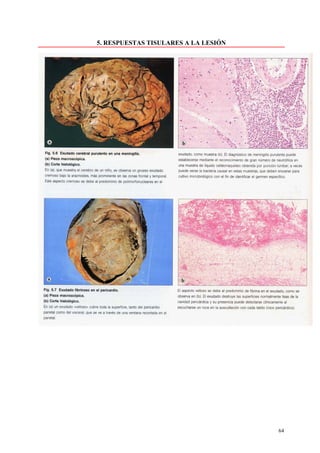
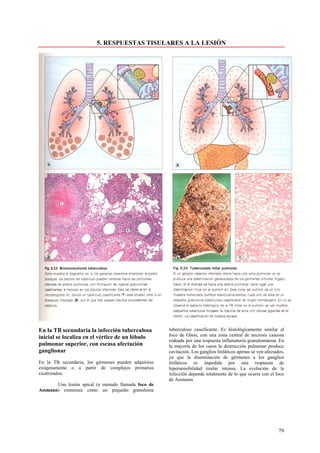
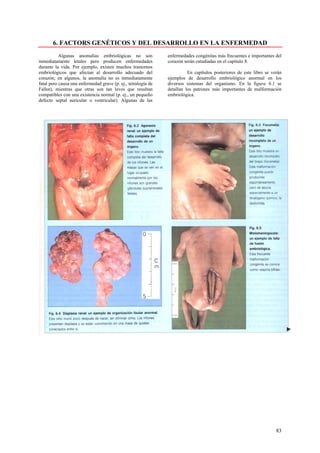
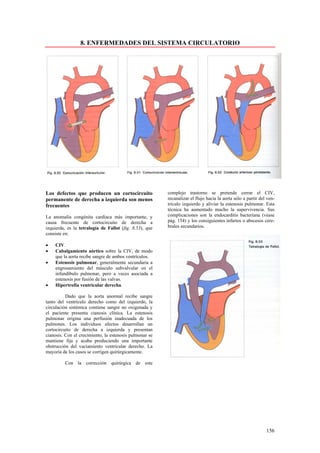
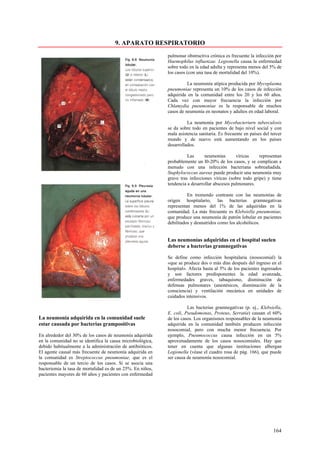
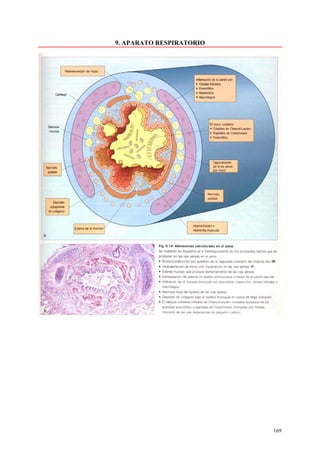
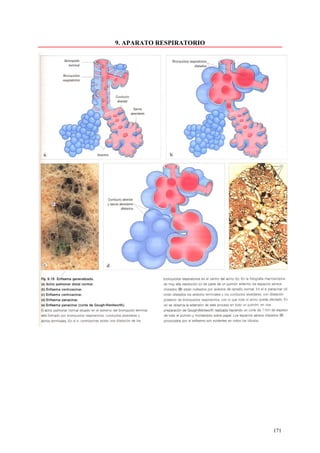
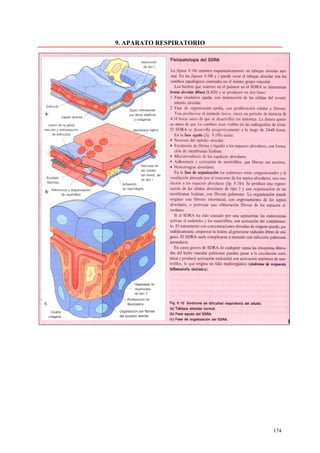
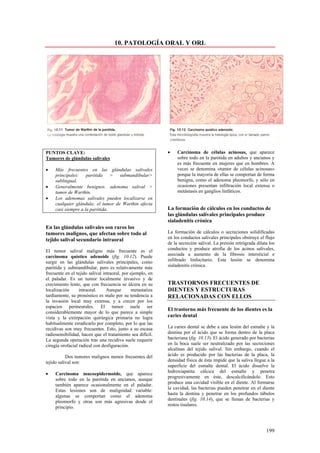
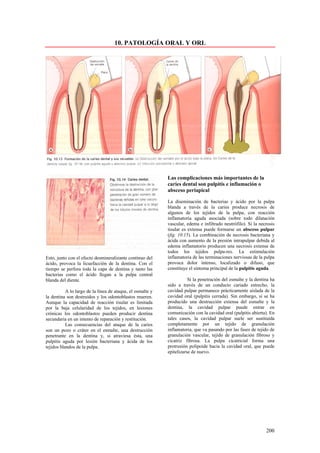
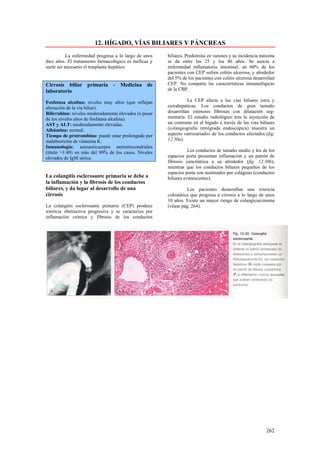
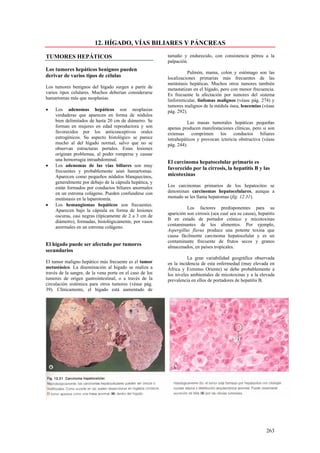
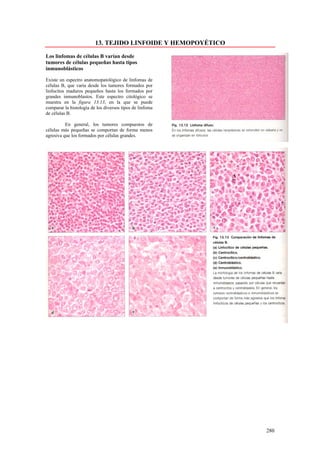
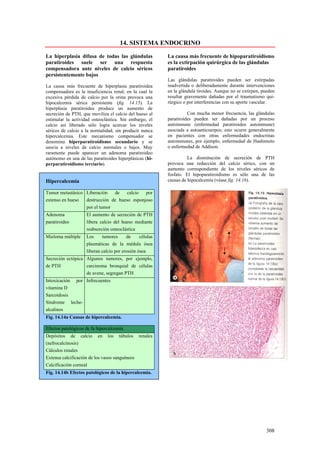
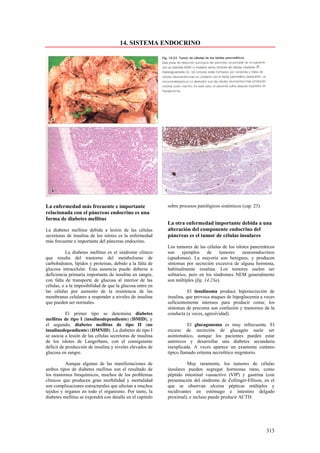
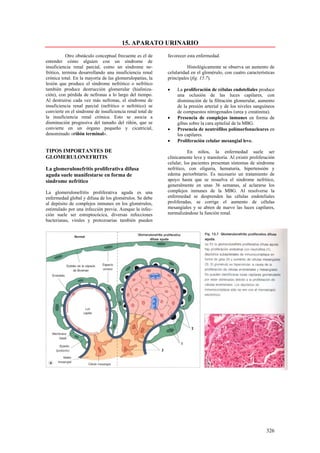
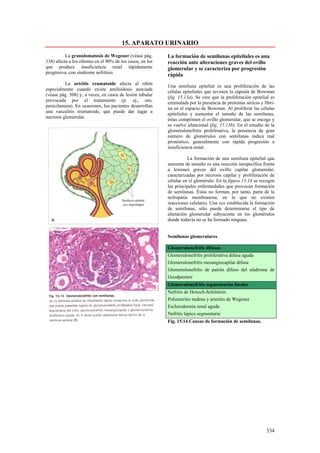
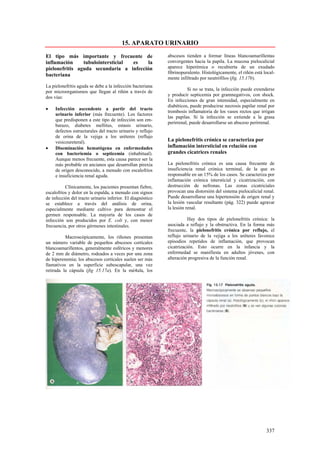
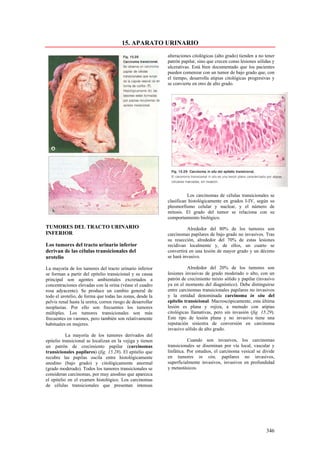
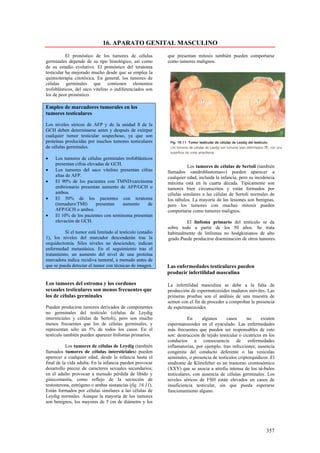
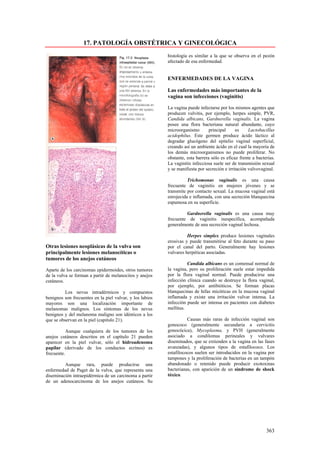
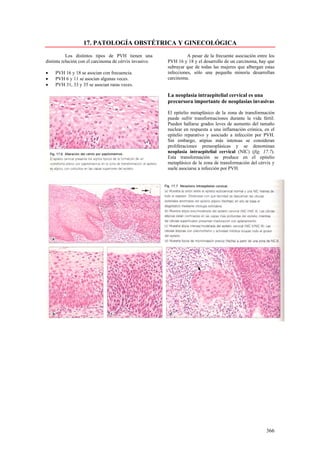
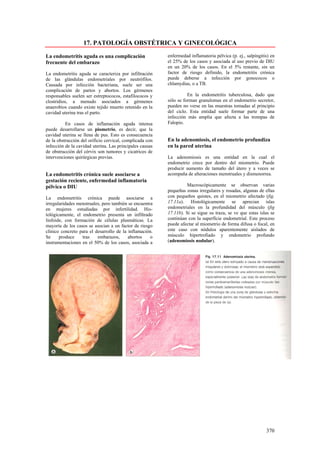
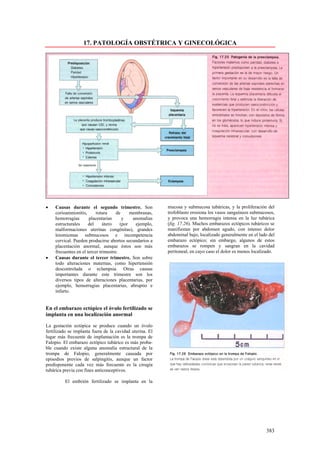
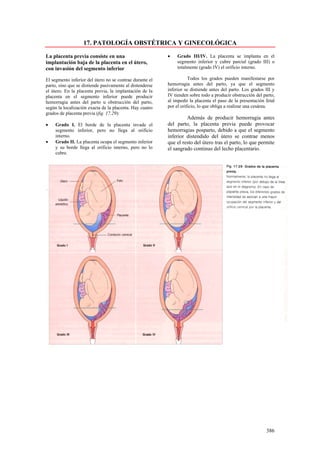
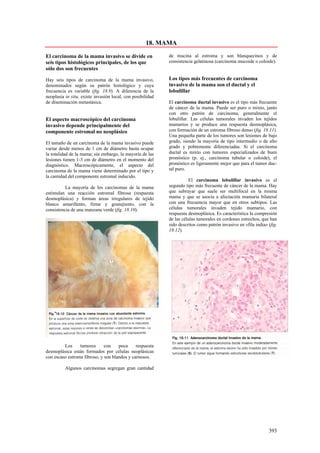
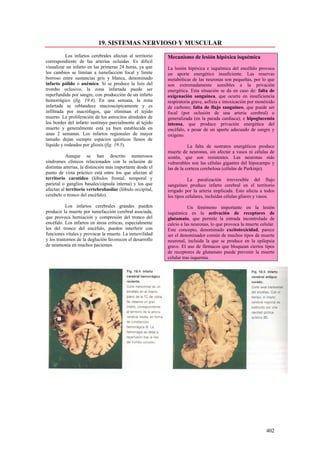
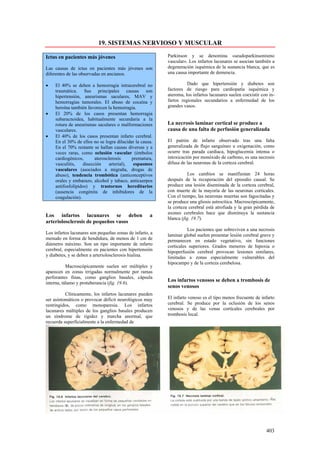
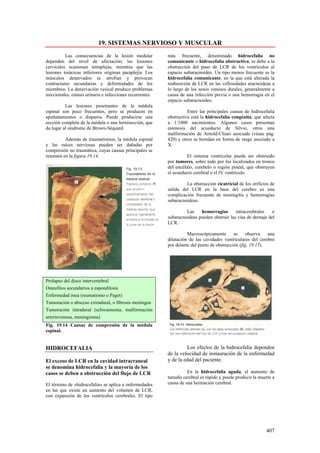
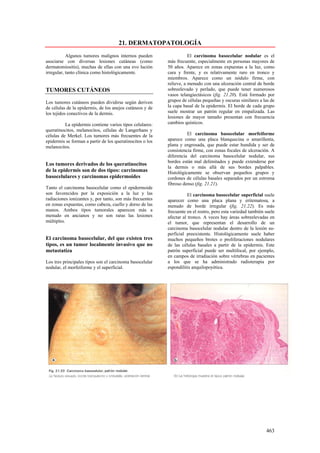
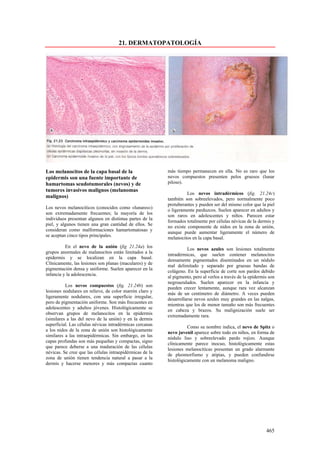
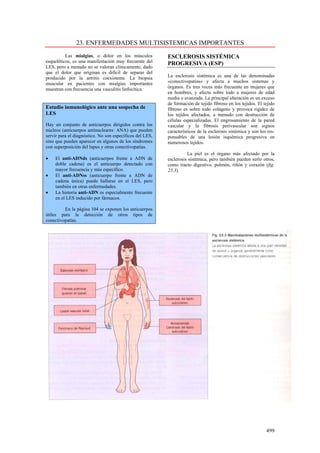
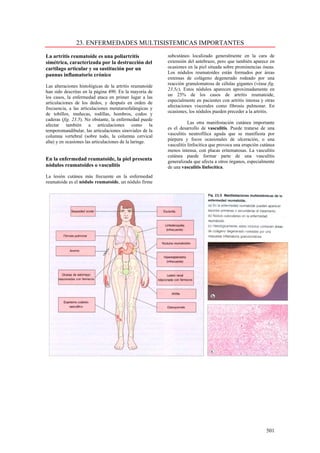
Este documento presenta las directrices y objetivos de un nuevo libro de texto sobre anatomía patológica. Los autores buscan crear un libro que sea conciso y se centre en la patología clínicamente relevante, en lugar de detalles innecesarios. También quieren organizar el contenido de una manera que facilite la comprensión de los estudiantes y se alinee más con la práctica clínica que con la organización tradicional por sistemas. El libro utilizará abundantes imágenes para aclarar conceptos difíciles y mejor