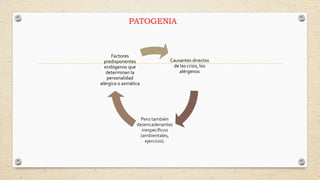
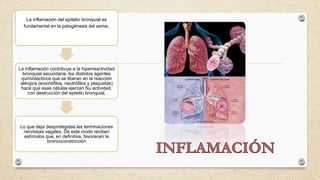
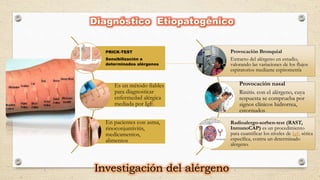
El documento describe la definición, causas, síntomas y tratamiento del asma bronquial en niños preescolares y escolares. El asma se manifiesta por crisis de disnea que son reversibles y recurrentes, y generalmente se debe a una predisposición atópica. Los síntomas incluyen sibilancias, tos, opresión torácica y dificultad para respirar, especialmente por la noche o durante el ejercicio. El tratamiento se enfoca en el uso de broncodilatadores y corticoesteroides para controlar los síntomas y pre