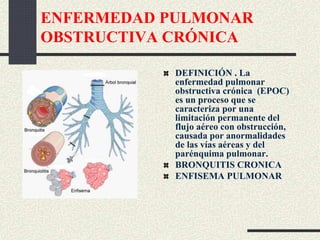
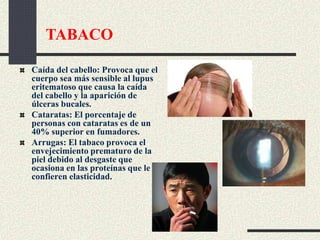
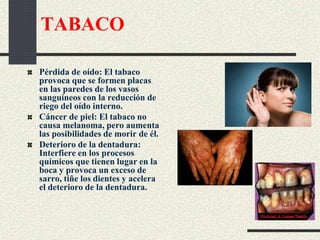
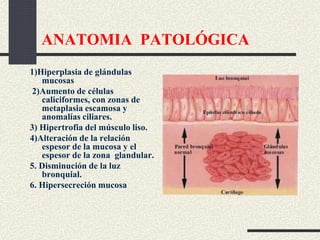
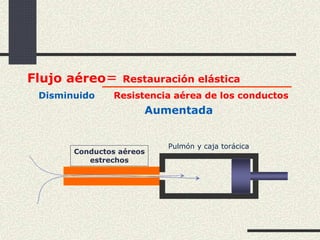
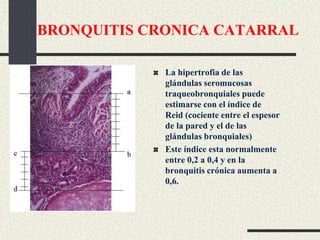
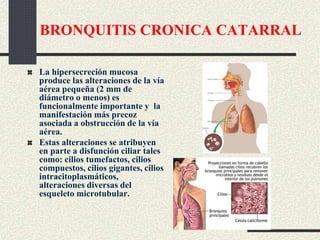
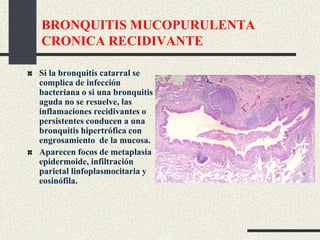
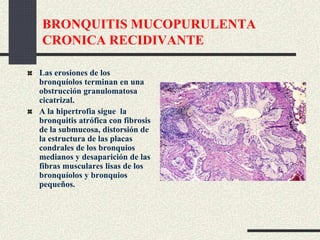
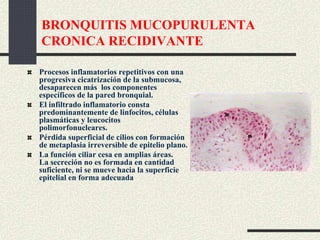
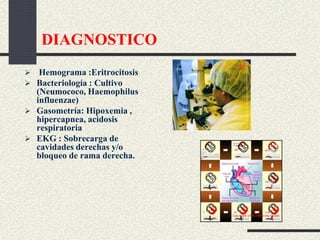
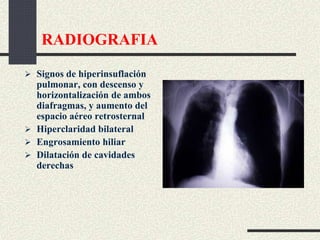
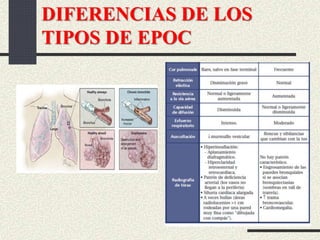
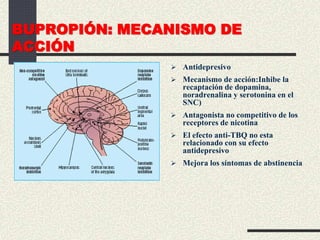
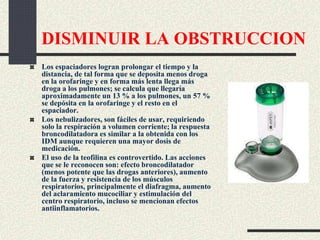
Este documento trata sobre la enfermedad pulmonar obstructiva crónica (EPOC), que incluye la bronquitis crónica y el enfisema. Define la EPOC como una limitación permanente del flujo aéreo causada por anormalidades en las vías respiratorias y el parénquima pulmonar. Explica que el principal factor de riesgo es el consumo de tabaco, y describe los efectos dañinos del humo del tabaco y la nicotina en el cuerpo. También analiza la epidemiología de la EPOC y sus consecuencias para