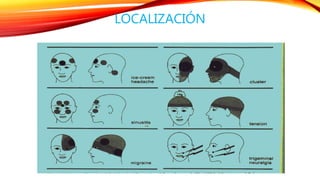
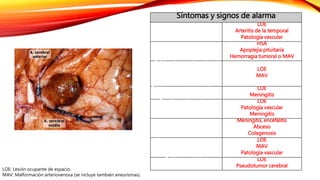
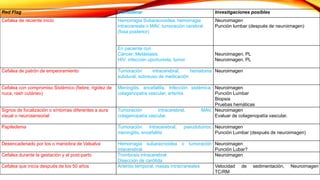
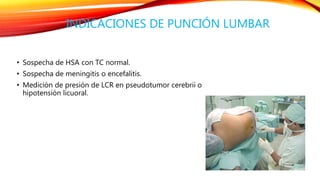
El documento resume las características de los principales tipos de cefalea. La cefalea de tensión es la más común y puede ser episódica o crónica, mientras que la migraña suele comenzar en la infancia y escolaridad. Otras cefaleas como la de racimos se presentan en ataques periódicos agrupados de dolor severo y síntomas autonómicos. La mayoría de cefaleas son benignas pero algunos síntomas como cambios en el patrón requieren investigación para descartar patología suby