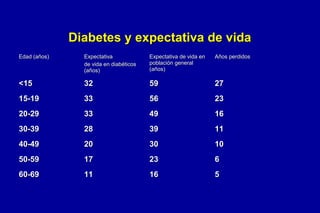
El documento compara la expectativa de vida de personas con diabetes y sin diabetes en diferentes grupos de edad. Las personas con diabetes viven menos años que las personas sin diabetes, con una diferencia de 5 a 27 años dependiendo del grupo de edad. Además, la tasa de mortalidad anual de los adultos con diabetes es del 5%, el doble que la de las personas sin diabetes. La diabetes reduce la expectativa de vida de las personas en 5 a 10 años.



























![Metabolización del GLP-1
Vida media extremadamente corta: 1.5 minutos
Enzima responsable de la metabolización: dipeptidilpeptidasa IV
GLP-2 es inactivado por DPP-IV pero de un modo mucho
más lento (t ½ del GLP-2 intacto [1-33]= 7 min; de su
metabolito [3-33]= 27 min)](https://image.slidesharecdn.com/dbtexpectativadevida-131024223320-phpapp01/85/Dbt-expectativa-de-vida-47-320.jpg)





