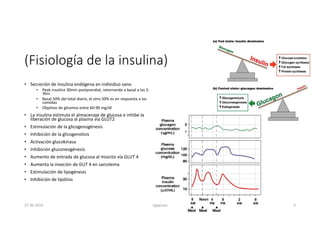
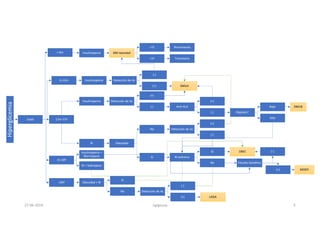
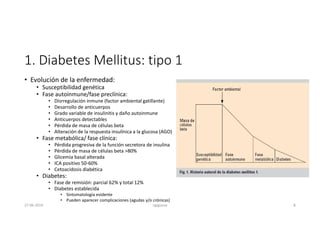
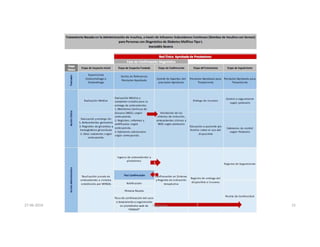
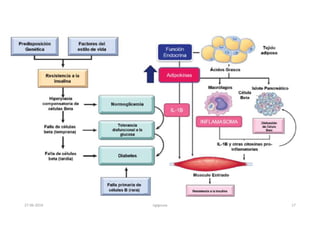
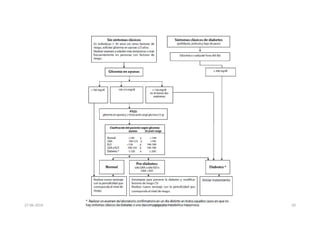
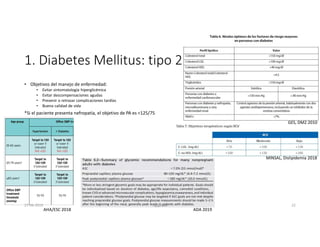
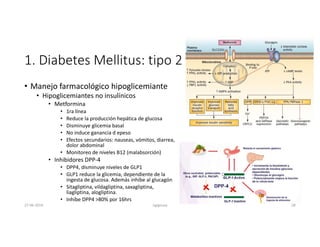
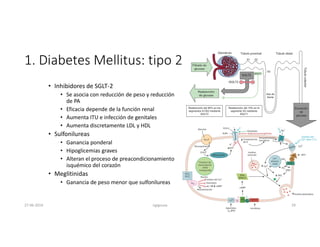
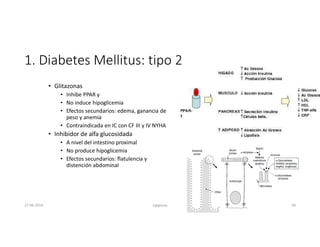
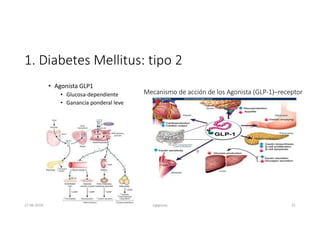
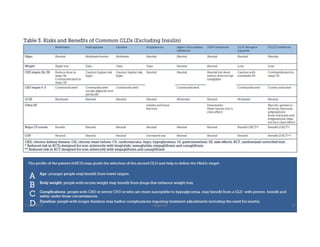
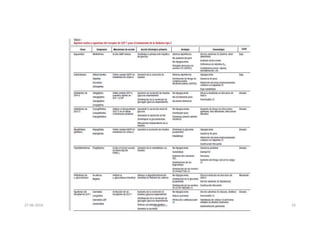
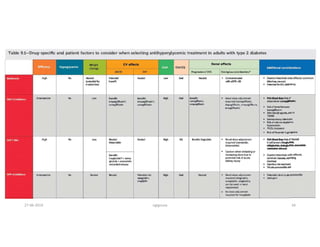
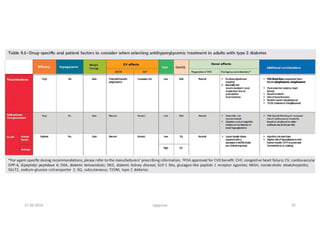
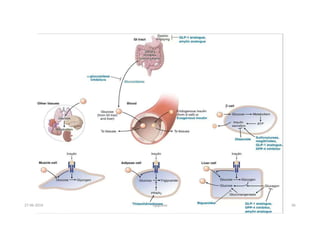
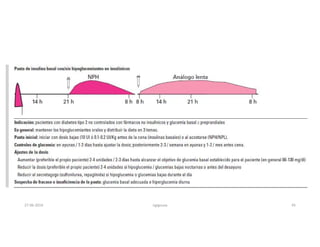
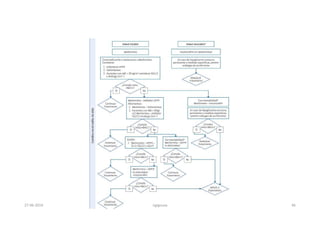
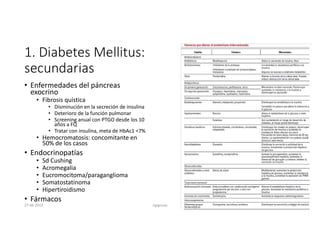
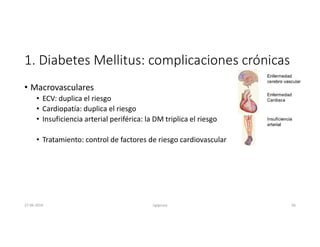
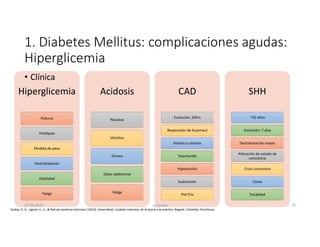
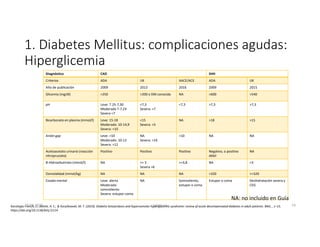
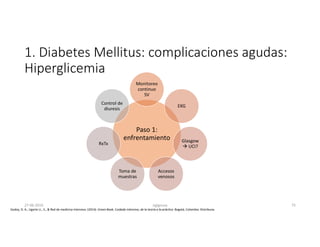
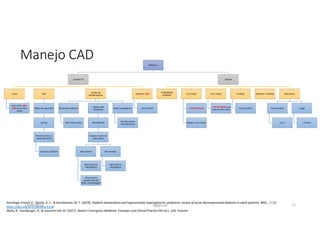
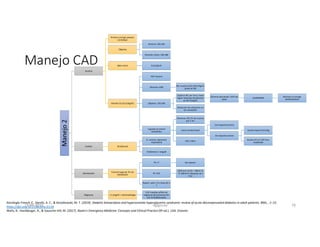
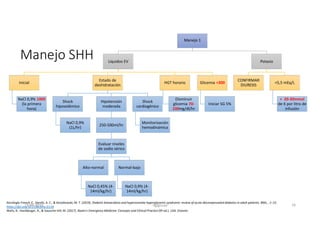
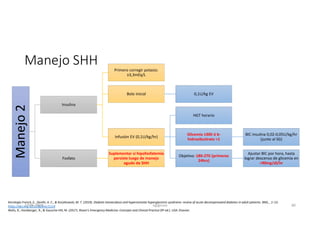
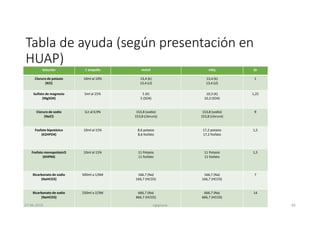
Este documento resume los principales aspectos de la diabetes mellitus tipo 1 y tipo 2, incluyendo su definición, etiología, diagnóstico, objetivos de tratamiento, y estrategias para el control glucémico y de factores de riesgo cardiovascular. También revisa brevemente otros temas como tiroidopatías, dislipidemias y enfermedad renal crónica.