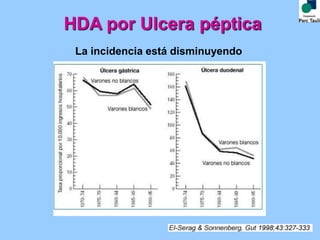
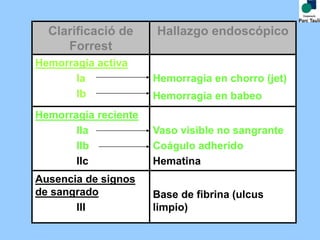
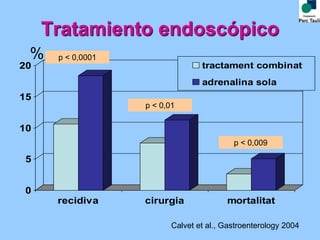
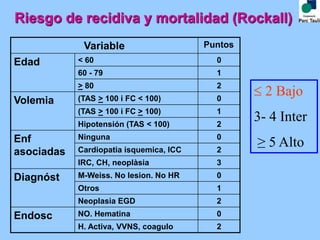
Este documento proporciona las pautas para el manejo de la hemorragia digestiva alta. Describe los pasos iniciales como la evaluación clínica, analítica y reposición de volumen. Explica que la estabilización hemodinámica precoz reduce la mortalidad. También cubre el tratamiento endoscópico y farmacológico, incluida la importancia de la combinación de tratamientos. Finalmente, discute los criterios para el alta precoz y el manejo de la recidiva hemorrágica.