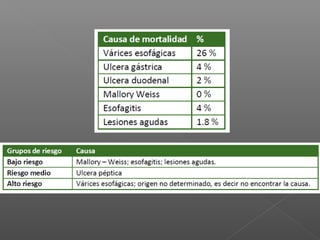
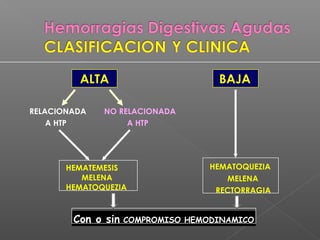
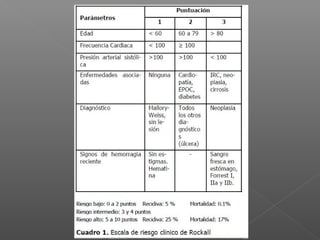
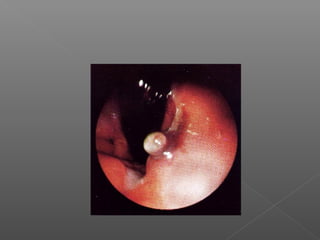
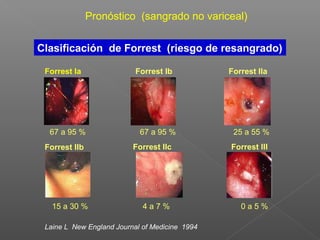
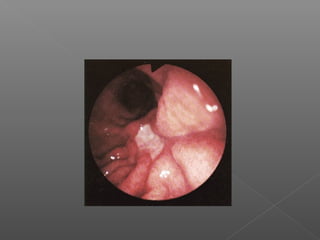
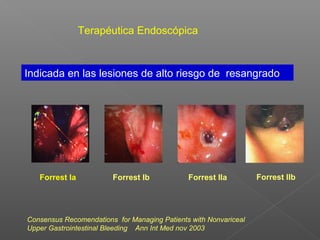
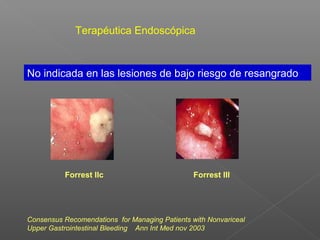
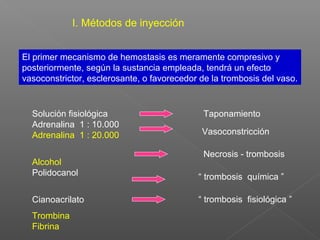
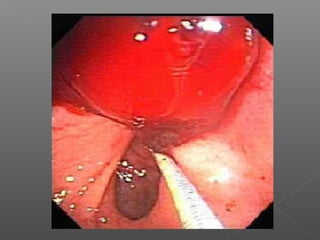
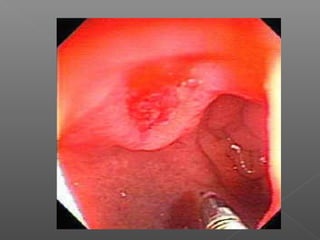
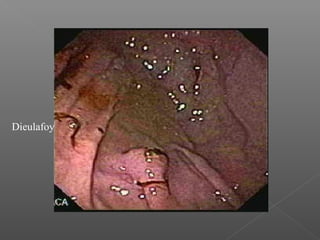
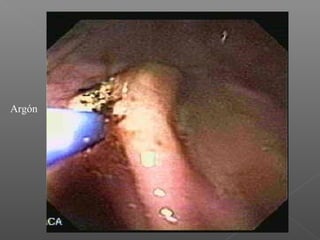
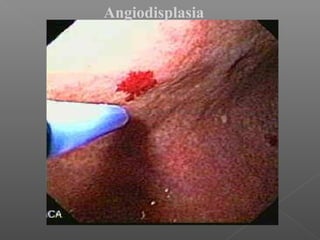
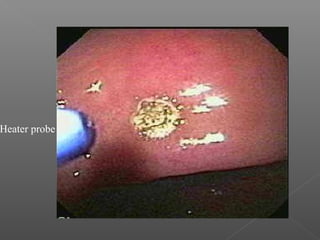
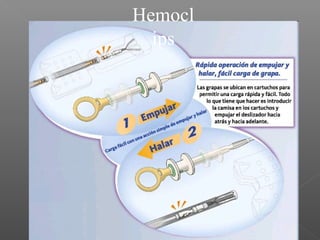
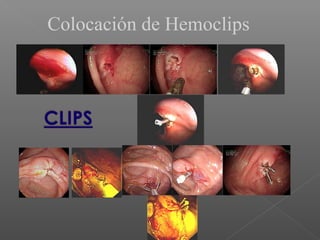
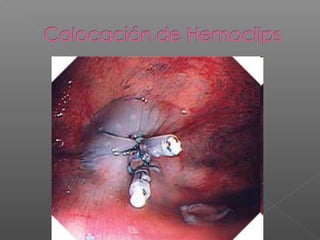
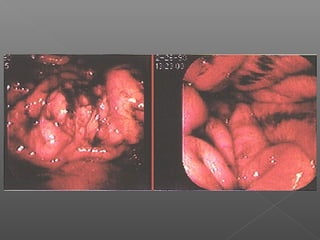
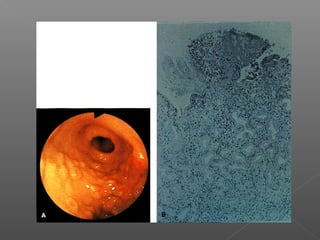
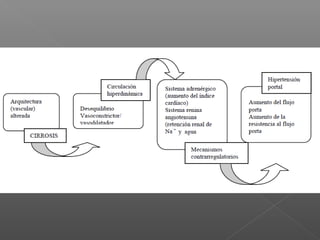
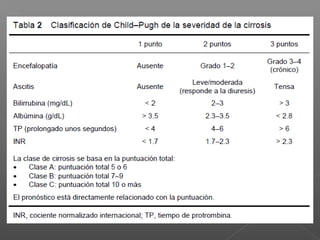
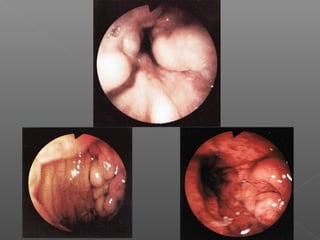
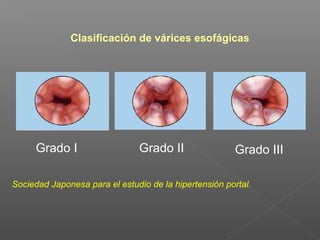
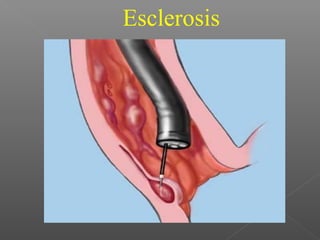
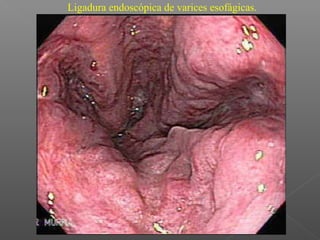
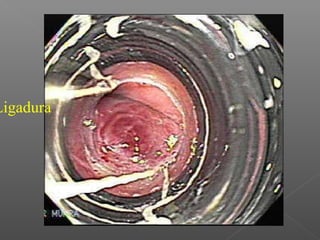
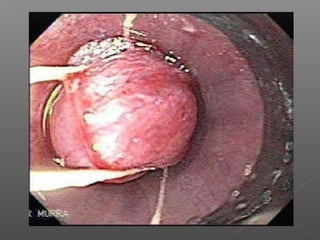
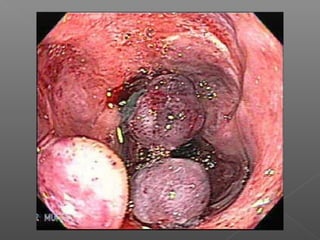
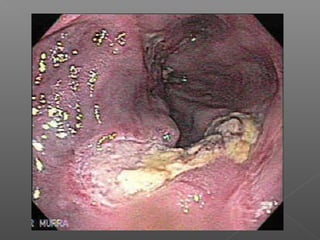
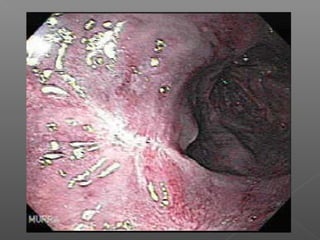
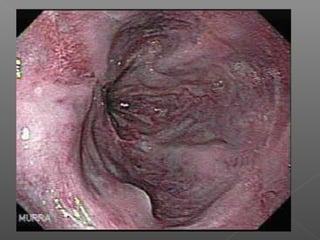
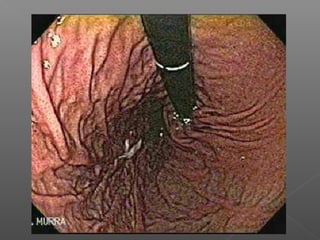
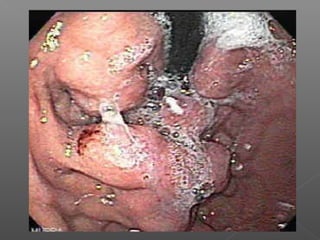
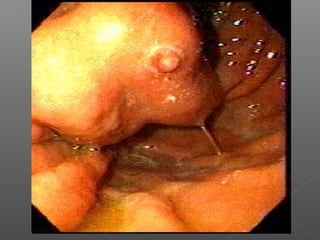
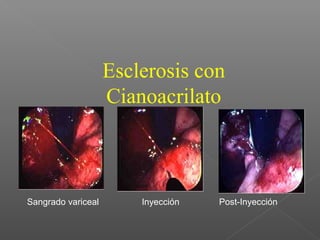
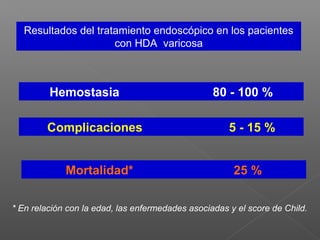
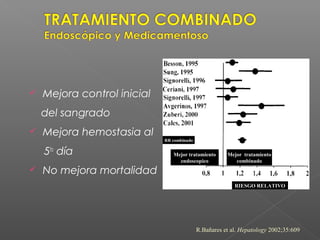
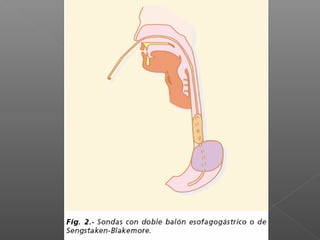
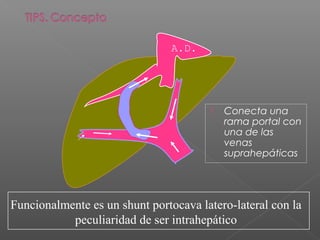
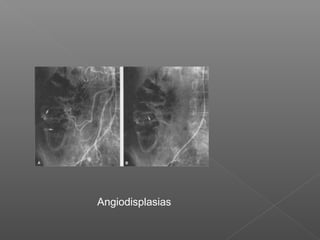
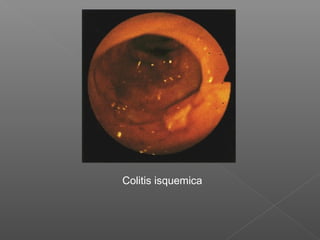
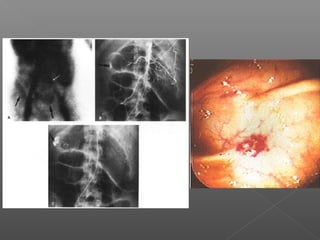
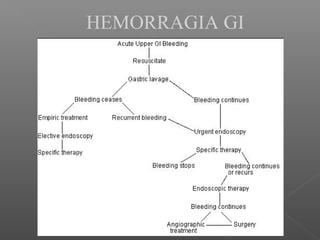
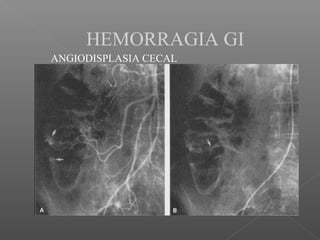
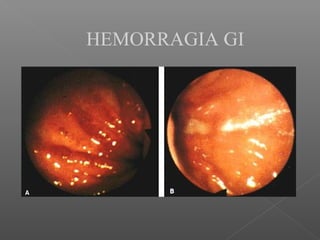
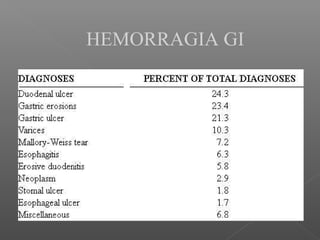
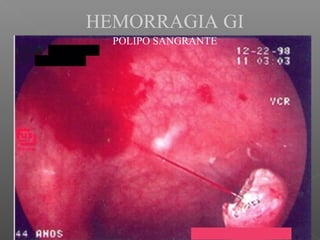
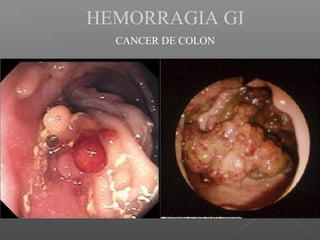
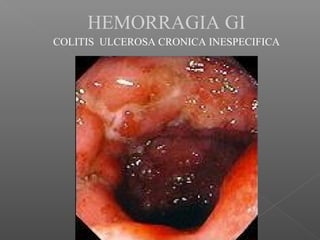
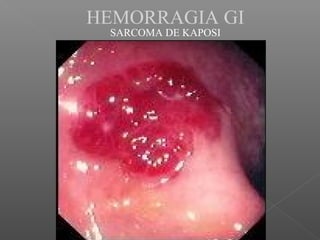
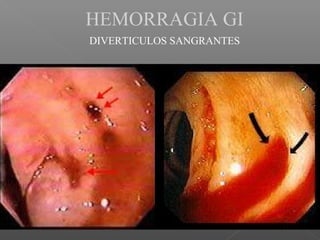
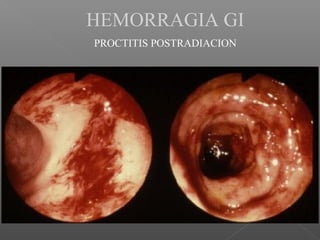
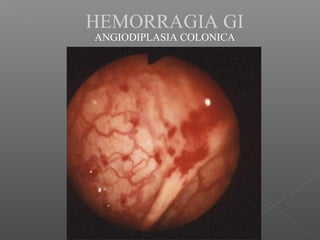
La hemorragia gastrointestinal se refiere a la pérdida de sangre desde el tubo digestivo, y su tratamiento busca estabilizar la hemodinámica y detener la hemorragia. Se clasifica en hemorragia digestiva alta y baja, presentándose de diversas formas como hematemesis, melena y hematoquezia, con mortalidad variando según la edad. El enfoque diagnóstico y terapéutico incluye evaluación clínica, endoscopia, y en casos severos, intervención quirúrgica.