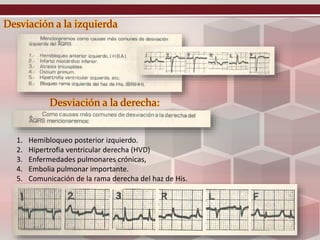
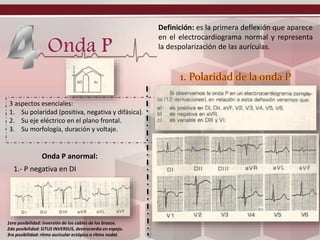
Este documento describe los potenciales de acción cardíacos y conceptos relacionados. Explica que el corazón tiene células contráctiles y de conducción, y que los potenciales de acción conducen a la contracción y presión cardíaca. Describe las fases del potencial de acción, incluida la despolarización, repolarización y meseta, y cómo varían entre las aurículas, ventrículos y nódulo sinoauricular. También explica conceptos como velocidad de conducción, periodos refractarios y electrocardiograma.