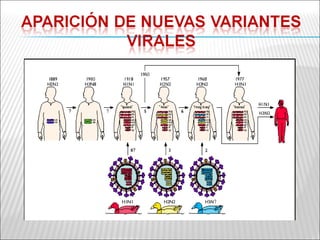
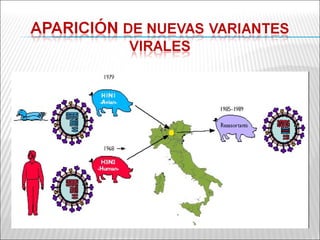
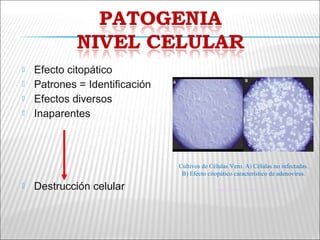
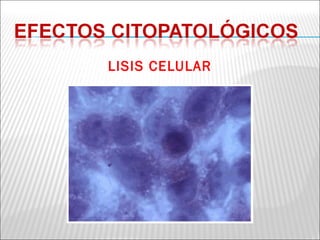
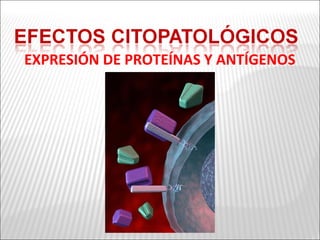
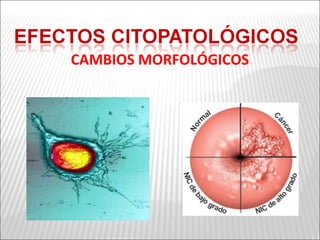
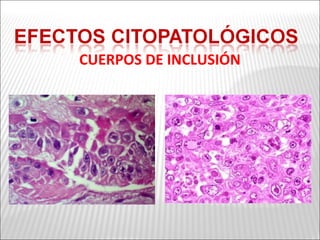
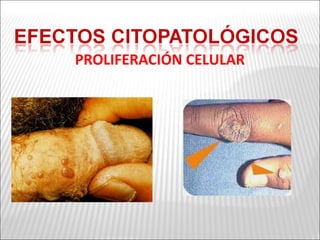
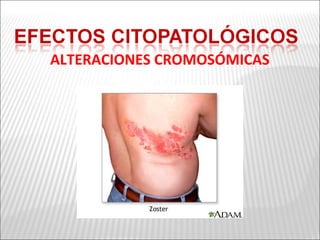
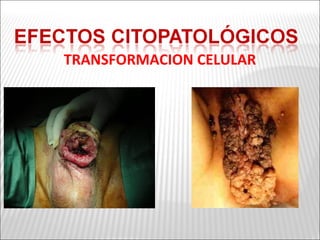
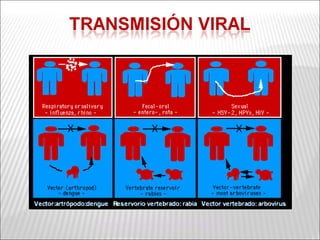
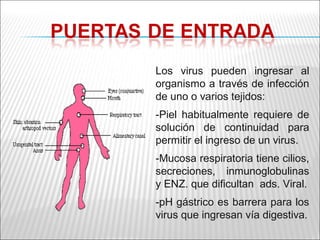
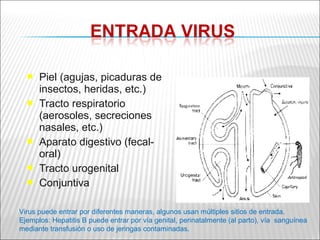
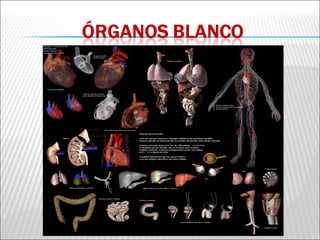
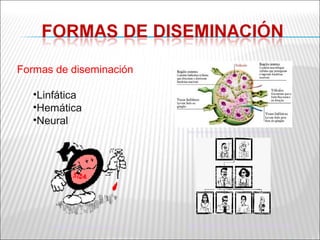
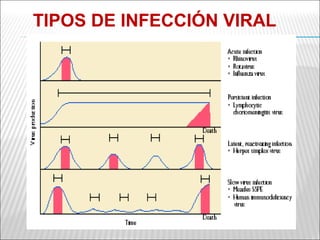
La patogenia viral se refiere a los mecanismos por los cuales los virus causan enfermedad en el huésped. Estos incluyen la entrada del virus, su replicación, diseminación en el cuerpo, daño celular e interacción con el sistema inmunológico. Los factores que determinan la patogenia incluyen características del virus, del huésped y del ambiente. Los virus pueden causar infecciones agudas, persistentes, latentes o transformar células.