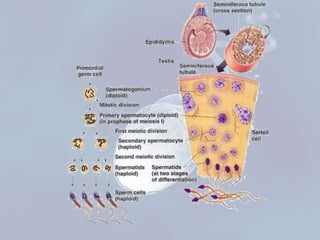
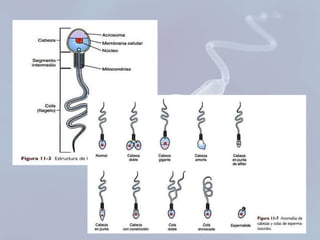
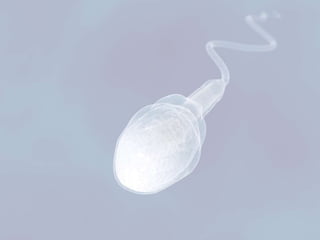
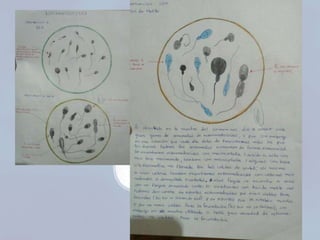
El documento presenta información sobre la espermatobioscopia, incluyendo una descripción del proceso de espermatogénesis, la morfología normal de los espermatozoides, y los parámetros evaluados en un análisis de semen como recuento, motilidad, y morfología. También discute condiciones como azoospermia, oligozoospermia y teratozoospermia.