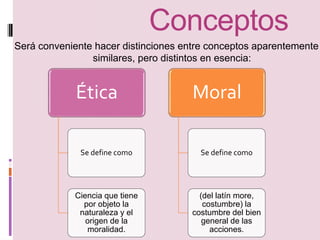
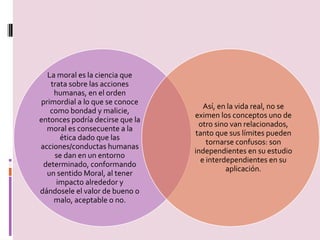
Este documento discute la importancia de la ética y la moral en la profesión médica. Explica que los médicos necesitan tanto conocimientos científicos como humanistas para tratar a los pacientes de manera integral, anteponiendo su humanidad antes que las técnicas. También destaca la necesidad de una relación médico-paciente basada en valores como la honestidad, empatía y respeto. Finalmente, concluye que el objetivo del médico debe ser siempre la salud del paciente, más allá de limitaciones, a través de una buena comunic