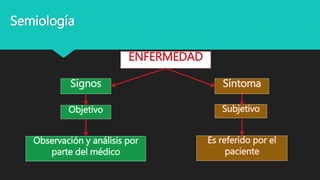
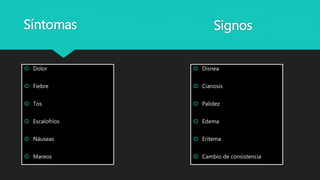
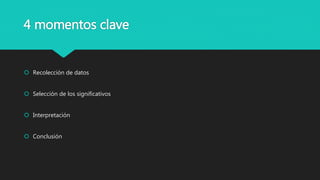
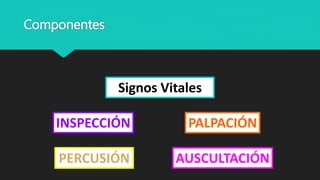
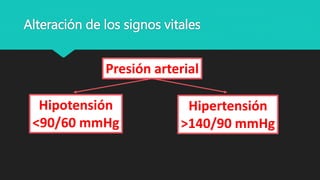
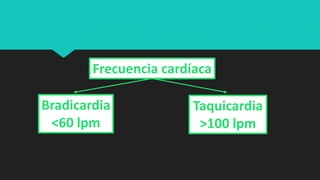
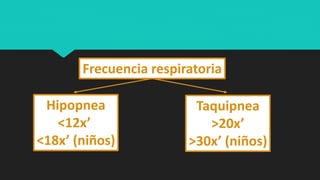
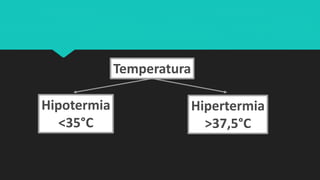
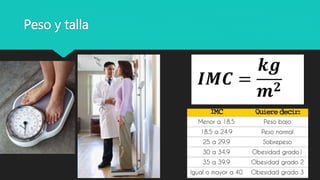
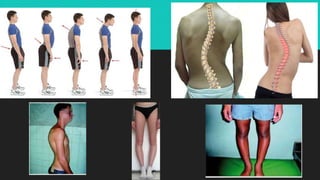
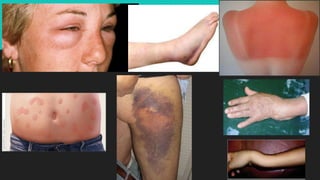
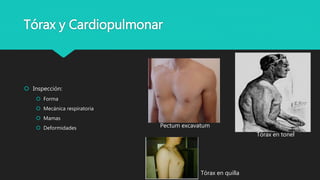
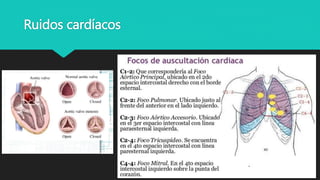
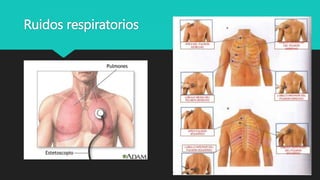
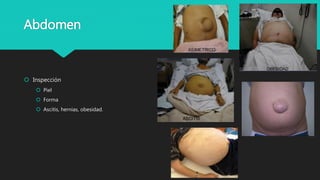
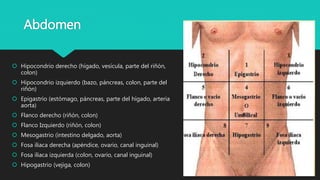
Este documento trata sobre la semiología médica. Explica que la semiología es el estudio de los signos y síntomas en medicina. Describe la diferencia entre signos y síntomas, y define conceptos como síndrome, tipos de síntomas, y nomenclatura de síntomas. También cubre componentes clave de la historia clínica como el interrogatorio, examen físico, diagnóstico y plan de tratamiento.