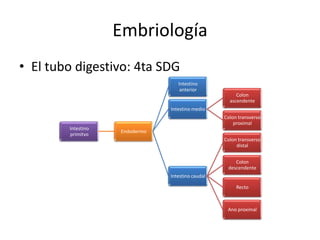
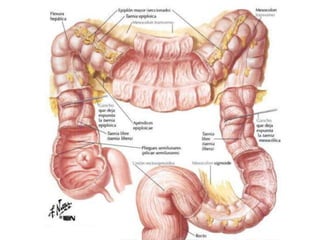
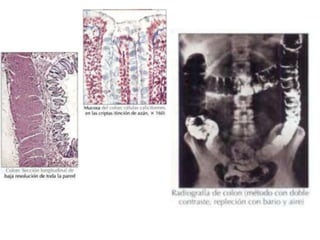
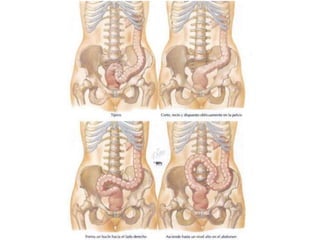
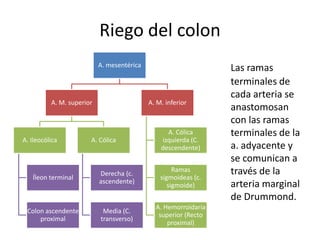
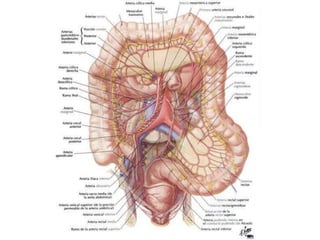
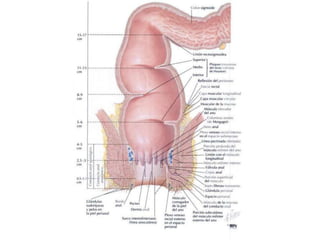
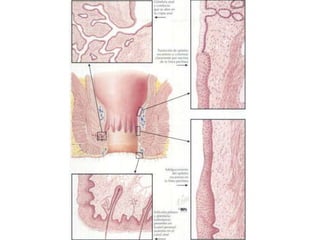
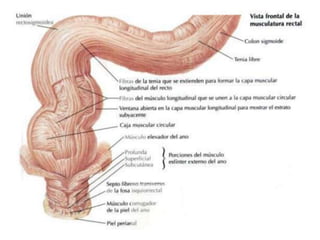
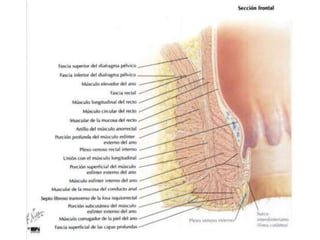
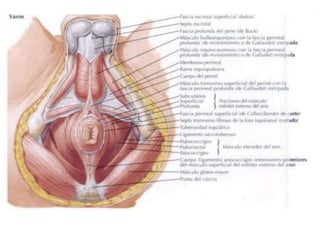
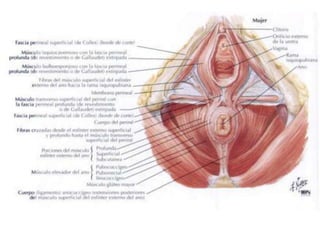
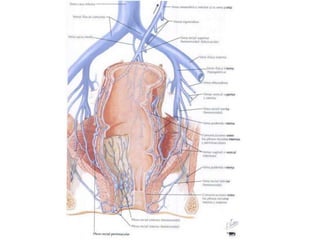
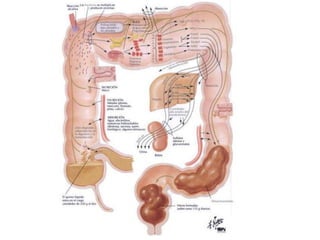
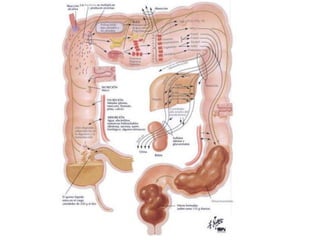
El documento describe la anatomía, fisiología y embriología del tubo digestivo grueso. En resumen: (1) El tubo digestivo grueso incluye el colon, recto y ano, y se desarrolla a partir del endodermo durante la embriogénesis. (2) El colon tiene cuatro secciones y recibe irrigación de las arterias mesentéricas superior e inferior. (3) El colon absorbe agua, electrolitos y ácidos grasos de cadena corta producidos por la microbiota intestinal.