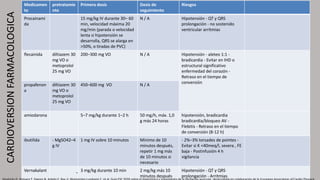
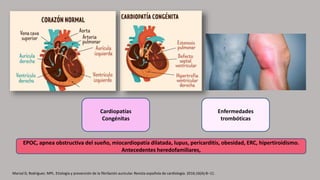
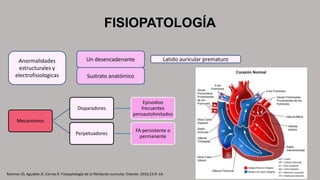
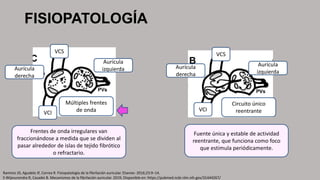
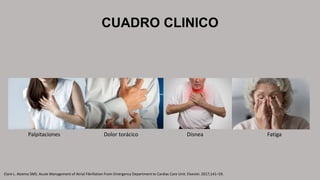
La fibrilación auricular es una taquiarritmia caracterizada por una activación auricular rápida e irregular, lo que provoca contracciones auriculares ineficaces. Puede clasificarse según su duración y persistencia en paroxística, persistente o permanente. Su tratamiento incluye la cardioversión eléctrica o farmacológica y el uso prolongado de anticoagulantes para prevenir el riesgo de accidente cerebrovascular.

![Según GPC
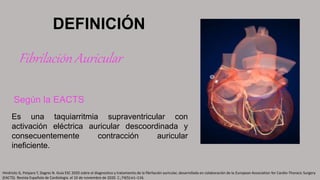
Es una taquiarritmia supraventricular
caracterizda por una activación auricular rápida
entre 400 y 700 ciclos por minuto, de forma
desorganizada, con el consecuente deterioro
de la función mecánica auricular.
DEFINICIÓN
Fibrilación Auricular
Instituto Mexicano del Seguro Social. Diagnóstico y Tratamiento de la Fibrilación Auricular [Internet]. 2011. Disponible en: https://www.imss.gob.mx/sites/all/statics/guiasclinicas/014GER.pdf](https://image.slidesharecdn.com/fibrilacionauricularf-220814233023-a5e7f03f/85/Fibrilacion-auricularf-pptx-3-320.jpg)
![5. Castaño-Guerra RJ, Franco-Vergara BC, Baca-López FM, et al. Guía de práctica clínica. Diagnóstico y tratamiento de la fibrilación auricular. Rev Med Inst Mex Seguro Soc. 2012;50:213–31.
Hindricks G, Potpara T, Dagres N, Arbelo E, Bax JJ, Blomström-Lundqvist C, et al. Guía ESC 2020 sobre el diagnóstico y tratamiento de la fibrilación auricular, desarrollada en colaboración de la European Association of Cardio-Thoracic
Surgery (EACTS). Rev Esp Cardiol [Internet]. 2021 [citado el 9 de abril de 2022];74(5):437.e1-437.e116. Disponible en: https://www.revespcardiol.org/es-guia-esc-2020-sobre-el-articulo-S0300893220306953
América
Latina
MUNDIAL](https://image.slidesharecdn.com/fibrilacionauricularf-220814233023-a5e7f03f/85/Fibrilacion-auricularf-pptx-5-320.jpg)

![CLASIFICACION
• 5 patrones basados en la presentación, la duración y la resolución espontanea de los
episodios de FA.
FA de reciente
Dx.
FA Paroxística
FA Persistente
FA Persistente
de larga
duración
FA
Permanente
Revierte-espontanea o
Tx 7 dias
FA>7 dias /CVE o CVF
FA> 1 año
No medidas
p/resturar-mantener
ritmo sinusal.
Hindricks G, Potpara T, Dagres N, Arbelo E, Bax JJ, Blomström-Lundqvist C, et al. Guía ESC 2020 sobre el diagnóstico y tratamiento de la fibrilación auricular, desarrollada en colaboración de la European Association of Cardio-Thoracic
Surgery (EACTS). Rev Esp Cardiol [Internet]. 2021 [citado el 9 de abril de 2022];74(5):437.e1-437.e116. Disponible en: https://www.revespcardiol.org/es-guia-esc-2020-sobre-el-articulo-S0300893220306953](https://image.slidesharecdn.com/fibrilacionauricularf-220814233023-a5e7f03f/85/Fibrilacion-auricularf-pptx-11-320.jpg)
![DIAGNOSTICO
Monitorización del ritmo
cardiaco
RR Irregular
Ausencia de ondas p
Conducción
auriculoventricular (AV)
intacta y sin vía accesoria
Monitoreo EKG posterior Sintomáticos/
asintomaticos
Hindricks G, Potpara T, Dagres N, Arbelo E, Bax JJ, Blomström-Lundqvist C, et al. Guía ESC 2020 sobre el diagnóstico y tratamiento de la fibrilación auricular, desarrollada en colaboración de la European Association of Cardio-Thoracic
Surgery (EACTS). Rev Esp Cardiol [Internet]. 2021 [citado el 9 de abril de 2022];74(5):437.e1-437.e116. Disponible en: https://www.revespcardiol.org/es-guia-esc-2020-sobre-el-articulo-S0300893220306953
El ECG de 12 derivaciones 30 s que
muestren…](https://image.slidesharecdn.com/fibrilacionauricularf-220814233023-a5e7f03f/85/Fibrilacion-auricularf-pptx-13-320.jpg)
![TRATAMIENTO
Atzema CL, Singh SM. Acute management of atrial fibrillation. Cardiol Clin [Internet]. 2018 [citado el 9 de abril de 2022];36(1):141–59. Disponible en:
https://pubmed.ncbi.nlm.nih.gov/29173675/](https://image.slidesharecdn.com/fibrilacionauricularf-220814233023-a5e7f03f/85/Fibrilacion-auricularf-pptx-14-320.jpg)
![Hemodinamicamente
estable
Paso 1 Evaluar por ACO
Procede con la cardioversión como
desee; inmediata o diferida para una
posible cardioversión espontánea
Iniciar cuanto antes DOACS o AVK o HBPM
o UHF
Paso 3: Decidir continuar ACO después de la cardioversión
-Corto plazo. 4 semanas ACO post cardioversión si CHa2DS2VASc <0h a 1 m (opcional si inicio fue de 24 h)
-Largo plazo para ACO para todos los pacientes con CHA2DS2VASc> 1 h o >2m
Paso 2 Evaluar la duración del episodio actual de la FA
Inicio de FA <12 h o 12 <48h Inicio de FA >48 horas o desconocido
Cardioversión temprana.
Cardioversión eléctrica
después del inicio de ACO
Candidatos: Inicia FA :<12h +
no ECO TE previo. Inicio Fa 12
a 48 horas + Cha2DS2VASc
<1h o <2m
Esperar para cardioversión tardía.
Cardioversión eléctrica o
farmacológica. Esperar por una
cardioversión espontánea o Cve si
es necesario.
Candidatos:
Inicio FA:<12 h + no ECO TE
previo
Inicio Fa 12 a 48 horas +
CHA2DS2VASc <1h o <2m
Cardioversión entre las 48 horas del inicio
Cardioversión eléctrica o farmacológica
Entre <3 semanas de tratamiento ACO si un
ECO TE excluye trombo en LAA o después de
>3 sem, de tratamiento ACO.
Candidatos:
Inicio FA >48 h o tiempo desconocido.
Inicio FA 12 a 48 horas + CHA2DS2VASc <2h o
3m.
Fa con previo ECO TE o estenosis mitral
(mod/sev) o prótesis válvula mecánica
CVE electiva >48 horas del inicio.
Atzema CL, Singh SM. Acute management of atrial fibrillation. Cardiol Clin [Internet]. 2018 [citado el 9 de abril de 2022];36(1):141–59. Disponible en: https://pubmed.ncbi.nlm.nih.gov/29173675/
SI NO](https://image.slidesharecdn.com/fibrilacionauricularf-220814233023-a5e7f03f/85/Fibrilacion-auricularf-pptx-15-320.jpg)
![Hemodinamicamente
Inestable
Paso 3: Decidir continuar ACO después de la cardioversión
-Corto plazo. 4 semanas ACO post cardioversión si CHa2DS2VASc <0h a 1 m (opcional si inicio fue de 24 h)
-Largo plazo para ACO para todos los pacientes con CHA2DS2VASc> 1 h o >2m
Atzema CL, Singh SM. Acute management of atrial fibrillation. Cardiol Clin [Internet]. 2018 [citado el 9 de abril de 2022];36(1):141–59. Disponible en: https://pubmed.ncbi.nlm.nih.gov/29173675/
Atzema CL, Singh SM. Acute management of atrial fibrillation. Cardiol Clin [Internet]. 2018 [citado el 9 de abril de 2022];36(1):141–59. Disponible en: https://pubmed.ncbi.nlm.nih.gov/29173675/
Evaluar estado de ACO cuanto antes y
proceder con el paso 3.
Cardioversión eléctrica de emergencia](https://image.slidesharecdn.com/fibrilacionauricularf-220814233023-a5e7f03f/85/Fibrilacion-auricularf-pptx-16-320.jpg)
![ANTICOAGULACION
Entre las escasas
contraindicaciones
absolutas para los
ACO: hemorragia
activa grave,
hemorragia
intracraneal (HIC).
Antagonistas de la
vitamina K.
(fundamentalmente
warfarina)
Reduce el riesgo de
ictus (64%) y
mortalidad (26% )
Requiere la
monitorizacion
frecuente de la INR
Anticoagulantes
orales no
dependientes de la
vitamina
• Apixaban, el dabigatran, el
edoxaban y el rivaroxaban.
Hindricks G, Potpara T, Dagres N, Arbelo E, Bax JJ, Blomström-Lundqvist C, et al. Guía ESC 2020 sobre el diagnóstico y tratamiento de la fibrilación auricular, desarrollada en colaboración de la European Association of Cardio-Thoracic
Surgery (EACTS). Rev Esp Cardiol [Internet]. 2021 [citado el 9 de abril de 2022];74(5):437.e1-437.e116. Disponible en: https://www.revespcardiol.org/es-guia-esc-2020-sobre-el-articulo-S0300893220306953](https://image.slidesharecdn.com/fibrilacionauricularf-220814233023-a5e7f03f/85/Fibrilacion-auricularf-pptx-17-320.jpg)