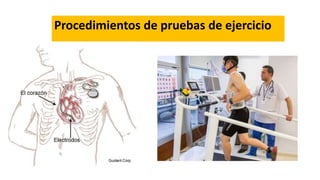
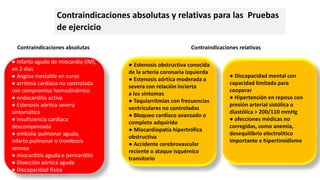
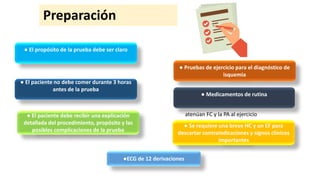
Este documento describe los procedimientos y protocolos para pruebas de ejercicio, incluyendo contraindicaciones, preparación del paciente, equipos de ejercicio y protocolos, y criterios para terminar la prueba. Explica los equipos comúnmente usados como bandas caminadoras y cicloergómetros, y protocolos populares como Bruce, Cornell y rampa. También enumera las contraindicaciones absolutas y relativas para realizar las pruebas, así como las indicaciones absolutas y relativas para terminar el ejercicio.