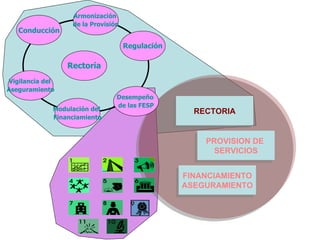
El documento discute las interacciones entre las iniciativas globales de salud y los sistemas nacionales de salud. Propone integrar los programas verticales focalizados en enfermedades específicas con los sistemas de salud para mejorar la cobertura, calidad y equidad de los servicios de una manera sostenible.