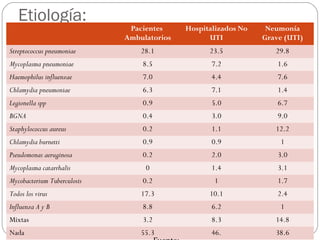
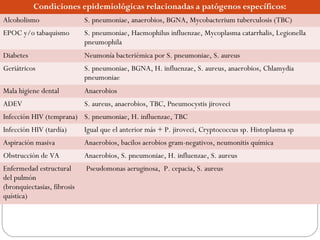
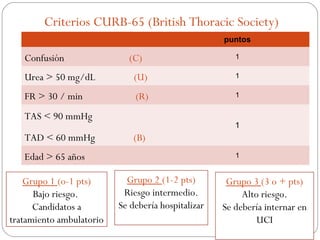
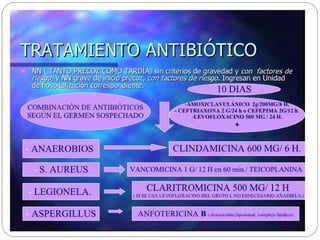
Este documento resume la neumonía adquirida en la comunidad (NAC), incluyendo su definición, epidemiología, etiología, síntomas clínicos, diagnóstico y manejo. La NAC es una infección pulmonar que ocurre fuera del hospital y su principal causa es Streptococcus pneumoniae. El documento también discute la evaluación de la gravedad de la NAC y dónde atender a los pacientes, así como consideraciones especiales como la NAC en ancianos y embarazadas.