1) El neumotórax se define como la presencia de aire en el espacio pleural entre la pleura parietal y visceral. 2) Puede ser espontáneo, traumático o iatrogénico. El espontáneo puede ser primario o secundario a una enfermedad pulmonar subyacente. 3) Los síntomas pueden ser leves pero en casos graves causa dolor pleurítico, disnea e hipotensión. El diagnóstico se realiza con radiografía de tórax y se cuantifica el tamaño para guiar el






![PATOGÉNESIS
Aire en el espacio pleural uno de tres eventos: 1) comunicación
entre los espacios alveolares y pleura; 2) comunicación directa o
indirecta entre la atmósfera y el espacio pleural; o 3) presencia de
organismos productores de gas en el espacio pleural.
Puntos de debilidad en la pleura visceral debido a ampollas
subpleurales, bullas, necrosis pulmonar y anomalías del tejido
conectivo pueden predisponer a los alvéolos a romperse en ambos
tipos de NE.
Ruptura espontánea de una ampolla o bulla subpleural generalmente
apical.
Porosidad pleural: áreas de alteración de las células mesoteliales en la
pleura visceral, que son reemplazadas por una capa elastofibrótica
inflamatoria con mayor porosidad.
Guérin JC. Pneumothorax spontané [Spontaneous pneumothorax]. Rev Prat. 1997 Jun
15;47(12):1320-5. French. PMID: 9248099.](https://image.slidesharecdn.com/neumotoraxpres-230916220316-b26055bd/85/neumotorax-pres-pptx-9-320.jpg)
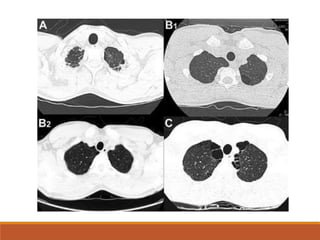













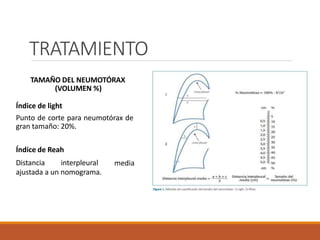
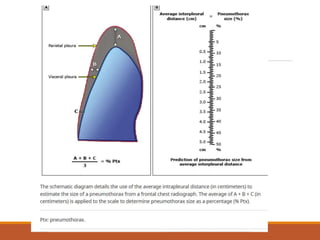
![Metodo de Collins
Estima el porcentaje del colapso pulmonar y considera la talla de la
persona.
Su método mide la distancia del ápex del pulmón colapsado y el ápex de
la cavidad torácica (distancia A), distancia desde el punto medio a la
parte superior del pulmón colapsado a la inferior (distancia B), y la
mitad del pulmón colapsado y la pared lateral del tórax. Se mide en
centímetros.
%neumotórax = 4.2+[4.7x(A+B+C)]](https://image.slidesharecdn.com/neumotoraxpres-230916220316-b26055bd/85/neumotorax-pres-pptx-25-320.jpg)