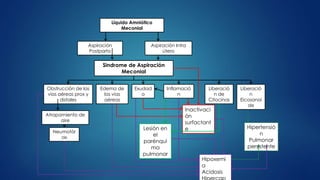
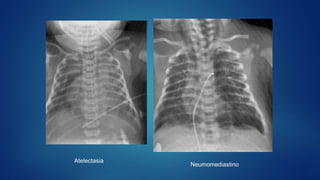
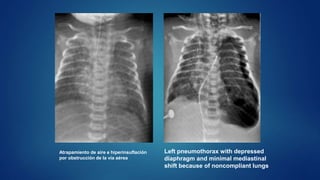
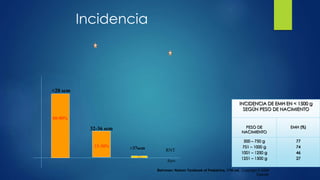
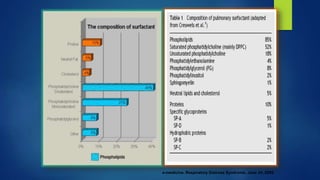
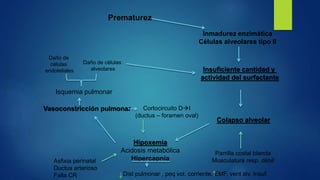
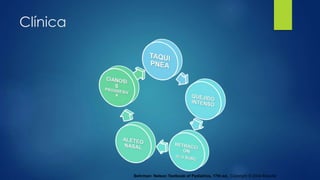
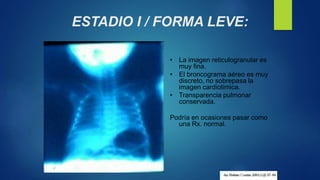
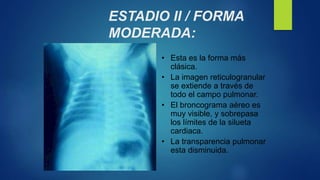
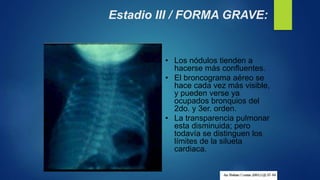
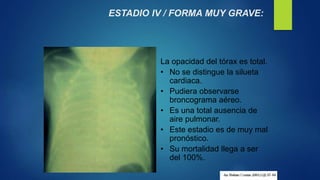
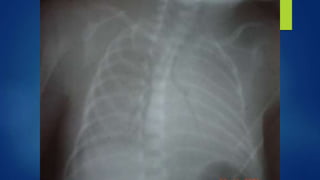
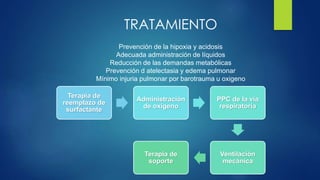
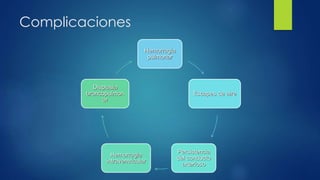
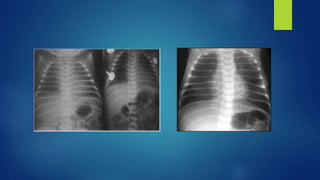
El documento aborda los problemas respiratorios en recién nacidos, centrándose en el síndrome de aspiración meconial y la enfermedad de membrana hialina. Se discuten las causas, presentaciones clínicas, diagnóstico, tratamiento y prevención, enfatizando la importancia de una atención obstétrica adecuada y el manejo neonatal oportuno. También se detallan las complicaciones asociadas y el tratamiento de enfermedades respiratorias en neonatos.