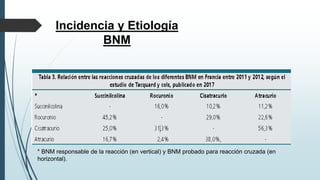
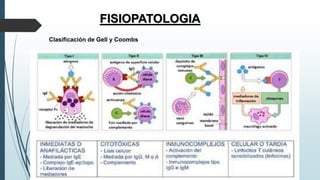
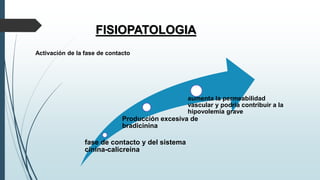
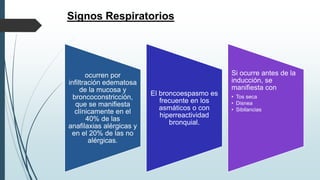
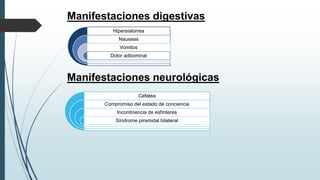
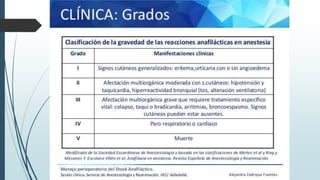
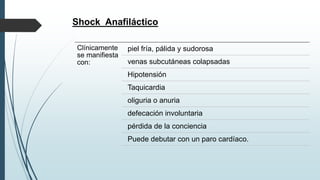
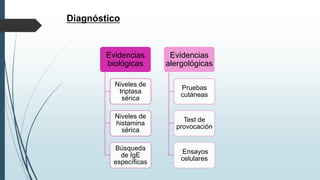
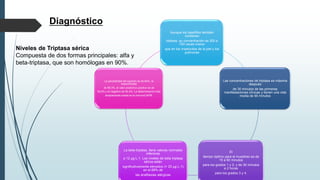
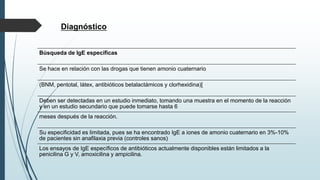
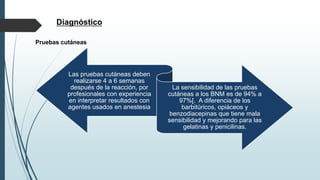
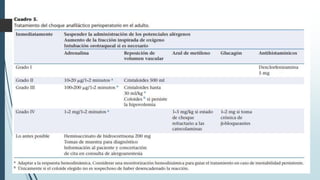
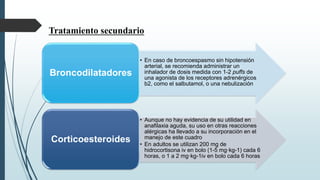
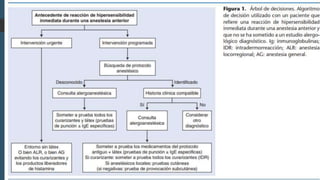
Este documento resume la incidencia, etiología, fisiopatología, diagnóstico y tratamiento de la anafilaxia y el shock anafiláctico. Describe las principales causas de anafilaxia en anestesiología como los bloqueadores neuromusculares y antibióticos. Explica los mecanismos inmunológicos y no inmunológicos que pueden causarla y los signos y síntomas que presenta. Se enfoca en el diagnóstico clínico y pruebas de laboratorio como niveles de tript